Aperçu du marché des traitements des troubles du spectre de l’autisme :
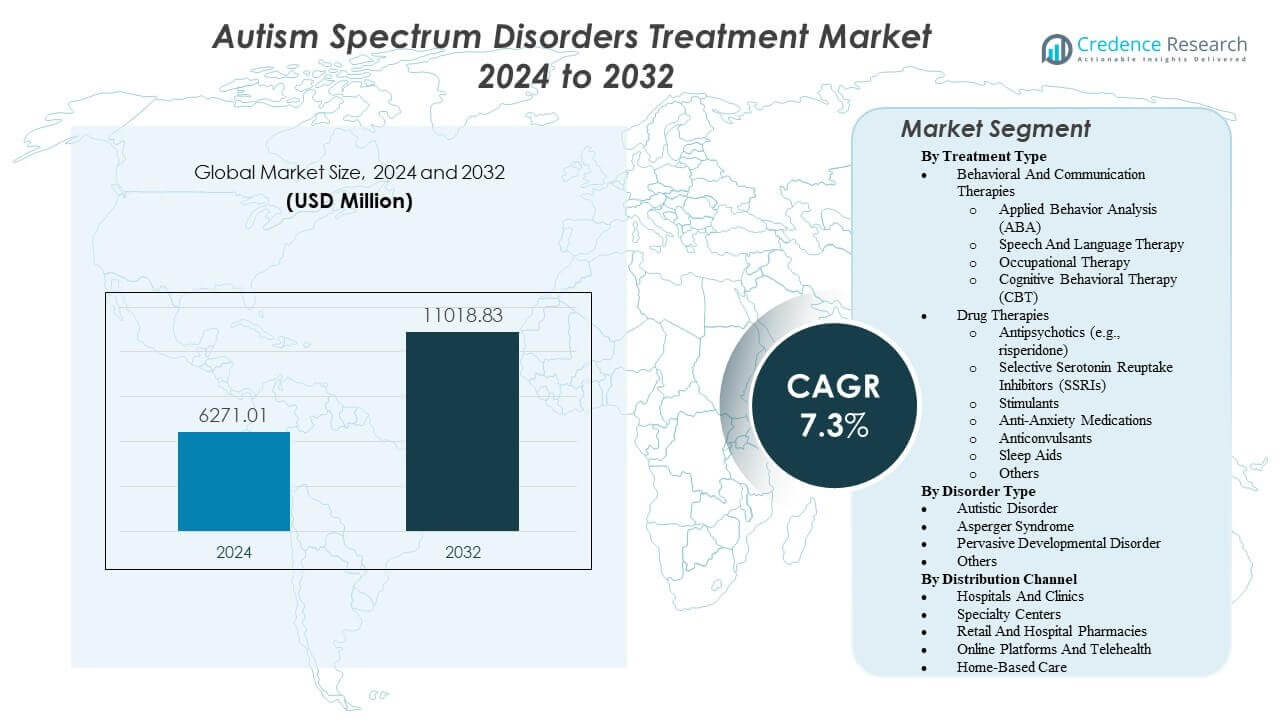
Le marché des traitements des troubles du spectre de l’autisme devrait passer de 6271,01 millions USD en 2024 à environ 11018,83 millions USD d’ici 2032, avec un taux de croissance annuel composé (TCAC) de 7,3 % de 2024 à 2032.
| ATTRIBUT DU RAPPORT |
DÉTAILS |
| Période Historique |
2020-2023 |
| Année de Base |
2024 |
| Période de Prévision |
2025-2032 |
| Taille du Marché des Traitements des Troubles du Spectre de l’Autisme 2024 |
6271,01 millions USD |
| Marché des Traitements des Troubles du Spectre de l’Autisme, TCAC |
7,3 % |
| Taille du Marché des Traitements des Troubles du Spectre de l’Autisme 2032 |
11018,83 millions USD |
L’augmentation des taux de diagnostic et le dépistage précoce élargissent le bassin de patients traités chez les enfants et les adultes. Les prestataires développent l’ABA, l’orthophonie, l’ergothérapie et la TCC pour améliorer les résultats fonctionnels. Les payeurs élargissent la couverture des services fondés sur des preuves, ce qui soutient une utilisation accrue des thérapies. Les cliniciens traitent également les symptômes comorbides tels que l’irritabilité, l’anxiété, les problèmes de sommeil et d’attention. La télésanté améliore l’accès au suivi et renforce le coaching des aidants à domicile. Les réseaux de prestataires investissent dans le personnel et les parcours de soins standardisés pour réduire les temps d’attente et améliorer la continuité.
L’Amérique du Nord est en tête grâce à un accès diagnostic solide, des dépenses de santé plus élevées et de grands réseaux de prestataires de thérapie. Les États-Unis stimulent le volume grâce à la couverture d’assurance et à la large disponibilité des centres spécialisés. L’Europe suit avec des systèmes publics structurés et des services communautaires en expansion dans les grands pays. L’Asie-Pacifique émerge à mesure que la sensibilisation augmente et que les cliniques privées se développent dans les zones urbaines. La Chine, l’Inde, le Japon et l’Australie augmentent leur capacité grâce à de nouveaux centres et à des professionnels formés. L’Amérique latine et le Moyen-Orient & Afrique croissent régulièrement à mesure que l’accès s’améliore et que la télésanté soutient la sensibilisation.
Perspectives du marché des traitements des troubles du spectre de l’autisme :
- Un dépistage plus précoce et des taux de diagnostic plus élevés augmentent le début des thérapies, l’ABA, l’orthophonie, l’ergothérapie et la TCC formant le parcours de soins principal.
- Une couverture plus large des payeurs et une meilleure coordination des soins améliorent l’accès, tandis que la gestion des symptômes d’irritabilité, d’anxiété, de problèmes de sommeil et d’attention soutient la demande de suivi.
- Les pénuries de main-d’œuvre, les longues listes d’attente et la qualité de service inégale entre les régions agissent comme des contraintes clés et peuvent retarder les délais de diagnostic à thérapie.
- L’Amérique du Nord est en tête grâce à un accès diagnostic solide et de grands réseaux de prestataires, tandis que l’Asie-Pacifique croît le plus rapidement à mesure que la sensibilisation augmente et que la capacité de service urbain s’étend.
Access crucial information at unmatched prices!
Request your sample report today & start making informed decisions powered by Credence Research Inc.!
Download Sample
Moteurs du marché des traitements des troubles du spectre de l’autisme
Augmentation des taux de diagnostic et voies d’accès aux soins plus précoces dans tous les groupes d’âge
La demande sur le marché des traitements des troubles du spectre autistique augmente à mesure que le dépistage s’étend en pédiatrie et en soins primaires. De plus en plus d’écoles et de cliniques utilisent des outils structurés pour détecter les retards de développement. Les parents cherchent à obtenir une évaluation plus tôt lorsque des préoccupations concernant la parole ou le comportement apparaissent. Les cliniciens recommandent une thérapie peu après le diagnostic pour améliorer le fonctionnement. Les prestataires soutiennent également les transitions vers les services pour adolescents et adultes. La sensibilisation du public réduit la stigmatisation et augmente le comportement de recherche d’aide. Les groupes à but non lucratif et les campagnes de plaidoyer poussent à des références plus rapides. Cet entonnoir élargi soutient un plus grand nombre de débuts de thérapie et de visites de suivi.
Expansion de la couverture des payeurs pour les services fondés sur des preuves et les modèles de coordination des soins
La couverture d’assurance pour la thérapie comportementale améliore l’accès dans de nombreux marchés. Les programmes publics définissent les règles d’éligibilité et établissent des normes de service. Les payeurs privés ajoutent des réseaux pour la thérapie de la parole et l’ergothérapie. L’autorisation préalable existe toujours, mais les approbations augmentent pour les besoins documentés. Les coordinateurs de soins aident les familles à naviguer dans les références et les horaires. Une meilleure couverture soutient des plans multidisciplinaires dans différents contextes. Les groupes de prestataires standardisent les protocoles pour répondre aux exigences des payeurs. Un remboursement plus large réduit le fardeau des frais à la charge des familles.
- Par exemple, Magellan Health a rapporté que ses programmes de gestion de cas intensifs pour l’autisme ont conduit à une réduction de 15 % des admissions psychiatriques en milieu hospitalier pour les enfants atteints de TSA en rationalisant l’accès à l’analyse comportementale appliquée (ABA) et à la coordination en ambulatoire.
Fardeau élevé des symptômes comorbides nécessitant une gestion clinique continue
De nombreux patients font face à de l’irritabilité, de l’anxiété, des problèmes de sommeil ou des problèmes d’attention. Les cliniciens utilisent des médicaments axés sur les symptômes pour soutenir la stabilité quotidienne. Les équipes de thérapie ajustent les plans lorsque les symptômes comorbides perturbent l’apprentissage. Les familles demandent souvent un soutien pour le refus scolaire et le comportement perturbateur. Les soins primaires et la psychiatrie partagent les soins dans les cas complexes. Un suivi régulier soutient l’optimisation des doses et le contrôle des effets secondaires. Les soins pour plusieurs conditions augmentent la fréquence des visites et l’adhérence aux suivis. Ce besoin clinique maintient la demande au-delà des premières années de l’enfance.
- Par exemple, les données cliniques d’Otsuka Pharmaceutical et Lundbeck pour l’Abilify (aripiprazole) ont démontré que le médicament réduisait efficacement les scores d’irritabilité sur la liste de contrôle des comportements aberrants de 12,4 points par rapport au placebo chez les patients pédiatriques.
Croissance de la capacité dans les réseaux de prestataires spécialisés et la prestation de services assistée par la technologie
Les systèmes de santé étendent les centres d’autisme et les cliniques de thérapie affiliées. Les grands groupes de prestataires ouvrent des sites satellites pour réduire le temps de trajet. La télésanté soutient le coaching, les bilans et la formation des aidants à domicile. Les outils à distance aident les thérapeutes à guider les séances entre les visites en personne. Les employeurs ajoutent également des avantages qui couvrent les services de soutien au développement. Les programmes de formation de la main-d’œuvre augmentent le nombre de thérapeutes qualifiés. Une meilleure capacité réduit les listes d’attente dans les régions urbaines à forte demande. Un accès plus large soutient des plans de traitement cohérents au fil du temps.
Tendances du marché des traitements des troubles du spectre autistique
Passage vers des plans de soutien de précision utilisant des biomarqueurs et un profilage patient plus riche
Les tendances du marché des traitements des troubles du spectre autistique évoluent vers des parcours de soins plus personnalisés. Les cliniciens utilisent des évaluations structurées pour segmenter les besoins par fonction et risque. Les chercheurs testent des biomarqueurs qui pourraient soutenir la sous-typification à l’avenir. La pharmacogénomique suscite de l’intérêt pour guider la sélection des doses pour certains patients. Les équipes de soins suivent plus régulièrement les schémas de sommeil, d’anxiété et d’attention. Ces profils déterminent l’intensité de la thérapie et les calendriers de suivi clinique. Les familles préfèrent des plans qui correspondent aux objectifs quotidiens et aux besoins scolaires. Cette orientation soutient des forfaits de services plus individualisés.
- Par exemple, Cognoa a rapporté que son évaluation par IA a amélioré l’AUC de 0,18 et amélioré la spécificité de 0,30 à 90 % de sensibilité par rapport aux dépistages de base.
Adoption rapide des soins basés sur la mesure et suivi des résultats en conditions réelles
Les prestataires suivent les progrès avec des échelles standardisées et des mesures basées sur des objectifs. Les cliniques utilisent des tableaux de bord pour comparer les résultats de base et de suivi. Les payeurs demandent des preuves de bénéfice pour les heures de thérapie à haute intensité. Les écoles documentent également les gains fonctionnels et la préparation en classe. Les enquêtes numériques capturent les retours des aidants entre les visites. Les équipes ajustent les plans lorsque les mesures montrent un progrès stagnant. Cette pratique améliore la responsabilité à travers les disciplines de thérapie. Le suivi des résultats soutient également les programmes de recherche et d’amélioration de la qualité.
- Par exemple, RethinkFirst a analysé 14 748 patients ABA et a constaté que 40 % recevaient des heures sur- ou sous-titrées, ce qui a affecté les progrès d’environ 5 900 enfants.
Croissance des modèles de soins hybrides qui combinent interventions à domicile, en clinique et à l’école
De nombreux programmes combinent des séances en clinique avec des plans de pratique à domicile. Les thérapeutes forment les aidants à renforcer les compétences pendant les routines. Les écoles coordonnent avec les cliniciens pour des soutiens comportementaux cohérents. Les visites à domicile et les séances communautaires soutiennent la généralisation des compétences. Les modèles hybrides réduisent la charge de déplacement et améliorent la continuité. Ces conceptions conviennent également aux familles ayant un accès local limité aux prestataires. Les séances de groupe soutiennent l’interaction entre pairs et l’apprentissage des aidants. Les soins hybrides deviennent une option standard dans de nombreuses lignes de service.
Utilisation accrue des outils numériques pour le dépistage, la planification, la formation et la navigation des soins
Les cliniques déploient des applications pour les rendez-vous, les rappels et la messagerie sécurisée. Les équipes de soins utilisent des plateformes pour les modules de formation des aidants et le coaching. Les outils de dépistage numérique aident à signaler les préoccupations dans les milieux de soins primaires. Certains programmes utilisent la révision vidéo pour soutenir les retours sur la thérapie. Les groupes de prestataires adoptent une admission centralisée pour orienter les cas plus rapidement. Les plateformes de données réduisent la paperasse et améliorent la coordination entre les disciplines. Les familles préfèrent une navigation simple et des mises à jour claires des progrès. Le soutien numérique améliore l’efficacité opérationnelle pour les prestataires.
Analyse des défis du marché des traitements des troubles du spectre autistique
Pénuries sévères de main-d’œuvre et qualité de service inégale selon les régions et les milieux
La croissance du marché des traitements des troubles du spectre autistique est limitée par le manque de thérapeutes formés. De nombreuses régions manquent de BCBAs, de thérapeutes en orthophonie et de thérapeutes en ergothérapie. Les temps d’attente restent longs pour l’évaluation diagnostique et le début de la thérapie. Les charges de travail élevées réduisent la fréquence des séances et la continuité des soins. Le turnover du personnel perturbe la confiance et ralentit le progrès des compétences. La qualité varie entre les prestataires en raison des différences de formation et de supervision. Les zones rurales sont confrontées aux plus grands écarts de disponibilité des spécialistes. Ces contraintes limitent l’accès même lorsque la demande et la couverture augmentent.
Règles de Financement Complexes, Parcours de Soins Fragmentés, et Charge Familiale Élevée au Fil du Temps
Les règles de paiement diffèrent selon les assureurs, les écoles et les programmes publics. Les familles gèrent souvent plusieurs approbations pour la thérapie et les évaluations. Les plafonds de services peuvent réduire l’intensité pour les patients ayant des besoins de soutien plus élevés. Les exigences en matière de documentation ajoutent une charge pour les cliniques et les aidants. La coordination des soins reste difficile entre les systèmes pédiatriques, psychiatriques et éducatifs. Les coûts à la charge des familles persistent pour les déplacements, le tutorat et la thérapie privée. L’inégalité augmente lorsque les familles manquent de temps ou de ressources pour défendre leurs intérêts. La fragmentation ralentit la prestation de traitements cohérents et à long terme.
Opportunités du Marché des Traitements des Troubles du Spectre Autistique
Élargir l’Accès Communautaire par la Formation, le Partage des Tâches et les Protocoles Standardisés
Les opportunités du marché des traitements des troubles du spectre autistique augmentent avec des modèles de prestation communautaire renforcés. Les systèmes de santé peuvent former du personnel de niveau intermédiaire sous la supervision de spécialistes. Les protocoles standard peuvent améliorer la qualité dans les petites cliniques. Les écoles peuvent adopter des soutiens structurés qui s’alignent avec les plans cliniques. La télé-supervision peut étendre la portée des spécialistes dans les zones mal desservies. Les réseaux de prestataires peuvent s’associer avec des ONG pour élargir les camps de dépistage précoce. Ces approches peuvent réduire les listes d’attente et raccourcir le temps d’accès à la thérapie. Un meilleur accès peut améliorer l’adhésion et les résultats.
Innovation dans les Thérapies Adjuvantes, les Thérapeutiques Numériques et les Services de Soutien Familial Intégrés
Les développeurs de médicaments peuvent cibler des groupes de symptômes spécifiques avec une meilleure tolérabilité. Les entreprises peuvent concevoir des thérapeutiques numériques pour les compétences sociales et le soutien à l’attention. Les plateformes peuvent regrouper la formation des aidants avec la supervision des cliniciens et les mesures de progression. Les employeurs peuvent élargir les avantages pour les soins et la navigation neurodéveloppementaux. Les cliniques peuvent offrir des parcours intégrés couvrant le sommeil, l’anxiété et le soutien alimentaire. Les partenariats avec les écoles peuvent créer des objectifs partagés et un renforcement cohérent. Les programmes de données du monde réel peuvent soutenir la confiance des payeurs et la couverture. Le soutien intégré peut augmenter la rétention et la continuité des soins à long terme.
Analyse de la Segmentation du Marché des Traitements des Troubles du Spectre Autistique :
Les thérapies comportementales et de communication forment la base des soins car elles ciblent les compétences fonctionnelles et l’indépendance quotidienne. Les prestataires développent l’Analyse Comportementale Appliquée (ABA) pour des plans de comportement structurés, tandis que la thérapie orthophonique soutient les objectifs de communication. L’ergothérapie améliore la régulation sensorielle et les compétences motrices fines qui affectent les routines scolaires. La Thérapie Comportementale Cognitive (TCC) soutient le contrôle de l’anxiété et les compétences d’adaptation, en particulier pour les enfants plus âgés et les adultes. La prestation multidisciplinaire renforce les résultats lorsque les thérapeutes coordonnent les objectifs et suivent les progrès.
- Par exemple, CentralReach a rapporté que les données BSTperform ont lié le soutien à la fidélité du traitement à une augmentation de 500 % de la rétention des RBT, soutenue par plus de 4 milliards de points de données cliniques sur sa plateforme.
Les thérapies médicamenteuses traitent l’irritabilité, l’anxiété, les problèmes d’attention, la perturbation du sommeil et le risque de convulsions lorsque ces symptômes affectent le fonctionnement. Les antipsychotiques tels que la rispéridone restent des options clés pour l’irritabilité sévère chez certains patients sous supervision clinique. Les ISRS et les médicaments anti-anxiété soutiennent les symptômes de l’humeur et de l’anxiété dans les cas appropriés. Les stimulants aident l’attention et l’hyperactivité chez les patients présentant des symptômes similaires au TDAH. Les anticonvulsivants soutiennent le contrôle des crises, tandis que les aides au sommeil améliorent le repos et le comportement diurne. Les cliniciens adaptent les régimes à la tolérabilité et surveillent de près les effets secondaires.
Par type de trouble, le trouble autistique entraîne une demande de services étendue en raison de besoins de soutien plus élevés et d’un diagnostic plus précoce dans de nombreux contextes. Le syndrome d’Asperger montre souvent une utilisation accrue de la thérapie des compétences sociales, de la TCC et des soutiens académiques. Les segments de troubles du développement envahissants reflètent des profils symptomatiques variés nécessitant des plans de soins flexibles. La catégorie “autres” inclut des profils atypiques et des conditions comorbides qui augmentent le besoin de parcours de soins personnalisés.
- Par exemple, la décision De Novo de la FDA décrit l’aide au diagnostic ASD de Cognoa pour les 18-72 mois, qui soutient la prise de décision des cliniciens pour les cas suspects d’ASD.
Par canal de distribution, les hôpitaux et cliniques dirigent le diagnostic, la gestion des médicaments et les références pour les services de thérapie sur le marché du traitement des troubles du spectre autistique. Les centres spécialisés offrent des programmes intensifs et une gestion de cas complexe par des équipes d’experts. Les pharmacies de détail et hospitalières soutiennent l’accès continu aux médicaments et le conseil. Les plateformes en ligne et la télésanté élargissent la portée pour les suivis et le coaching des aidants. Les soins à domicile soutiennent le transfert de compétences dans les routines quotidiennes et améliorent l’adhésion.
Segmentation :
Par type de traitement
- Thérapies comportementales et de communication
- Analyse comportementale appliquée (ABA)
- Orthophonie et thérapie du langage
- Ergothérapie
- Thérapie cognitivo-comportementale (TCC)
- Thérapies médicamenteuses
- Antipsychotiques (par exemple, rispéridone)
- Inhibiteurs sélectifs de la recapture de la sérotonine (ISRS)
- Stimulants
- Médicaments anti-anxiété
- Anticonvulsivants
- Aides au sommeil
- Autres
Par type de trouble
- Trouble autistique
- Syndrome d’Asperger
- Trouble envahissant du développement
- Autres
Par canal de distribution
- Hôpitaux et cliniques
- Centres spécialisés
- Pharmacies de détail et hospitalières
- Plateformes en ligne et télésanté
- Soins à domicile
Par région
- Amérique du Nord
- États-Unis
- Canada
- Mexique
- Europe
- Allemagne
- France
- Royaume-Uni
- Italie
- Espagne
- Reste de l’Europe
- Asie-Pacifique
- Chine
- Japon
- Inde
- Corée du Sud
- Asie du Sud-Est
- Reste de l’Asie-Pacifique
- Amérique latine
- Brésil
- Argentine
- Reste de l’Amérique latine
- Moyen-Orient & Afrique
- Pays du CCG
- Afrique du Sud
- Reste du Moyen-Orient et de l’Afrique
Analyse régionale :
L’Amérique du Nord mène le marché du traitement des troubles du spectre autistique avec une part de revenu de 42,7 % en 2024. Les États-Unis stimulent la demande grâce à un large accès au diagnostic et à des dépenses de soins plus élevées. Les grands réseaux de payeurs soutiennent les références pour la thérapie et l’utilisation de médicaments basés sur les symptômes. Les centres spécialisés développent des parcours de soins pour les enfants et les adultes dans les grandes métropoles. Les groupes de prestataires élargissent également les suivis par télésanté pour le coaching des aidants. Ces facteurs maintiennent l’Amérique du Nord en tête malgré la pression sur la capacité.
L’Europe détient une part de 29,3 % en 2024, soutenue par les systèmes de santé publique et des parcours de soins structurés. Des pays tels que le Royaume-Uni, l’Allemagne et la France maintiennent de solides services de thérapie et cliniques. Les écoles et les services communautaires soutiennent la continuité des soins à long terme pour les patients diagnostiqués. Les cadres de remboursement favorisent les interventions basées sur des preuves et les références à des spécialistes. La croissance régionale bénéficie également d’une plus grande sensibilisation et d’un dépistage plus précoce. Les écarts d’accès subsistent dans les marchés plus petits, mais les grands pays maintiennent l’échelle.
L’Asie-Pacifique représente 20,0 % en 2024 et montre une expansion rapide à mesure que la sensibilisation et les services augmentent. La Chine, le Japon, l’Inde et l’Australie ajoutent des capacités de diagnostic et des réseaux de thérapie privée dans les zones urbaines. L’Amérique latine contribue à hauteur de 6,2 %, menée par le Brésil, avec une croissance liée à l’amélioration de l’accès et à la formation des cliniciens. Le Moyen-Orient & Afrique représente 1,8 %, où la densité limitée de spécialistes ralentit l’adoption en dehors des grandes villes. Les modèles de télésanté et dirigés par les aidants soutiennent l’accès dans les deux régions. Le soutien des politiques nationales et l’expansion du remboursement façonneront le rythme de l’adoption future.
Shape Your Report to Specific Countries or Regions & Enjoy 30% Off!
Analyse des Acteurs Clés :
- Johnson & Johnson Services Inc.
- Otsuka Pharmaceutical Co., Ltd.
- Pfizer Inc.
- F. Hoffmann-La Roche Ltd.
- Bristol-Myers Squibb Company
- Merck & Co., Inc.
- Novartis AG
- Eli Lilly and Company
- AbbVie Inc.
- Teva Pharmaceutical Industries Ltd.
- Supernus Pharmaceuticals
- Jazz Pharmaceuticals
Analyse Concurrentielle :
Le marché du traitement des troubles du spectre autistique reste modérément concentré sur les médicaments axés sur les symptômes, tandis que la prestation de services reste fragmentée parmi les prestataires de thérapie. Les grandes entreprises pharmaceutiques telles que Johnson & Johnson, Pfizer, Roche, Novartis, Eli Lilly, Merck et Bristol-Myers Squibb rivalisent par l’échelle, les portefeuilles et la portée de la commercialisation mondiale. Otsuka détient une forte visibilité en neuropsychiatrie et soutient l’élan de la catégorie sur les marchés clés. Des entreprises spécialisées telles que Curemark, Axial Therapeutics et Yamo ciblent des mécanismes différenciés et des voies de niche, ce qui peut remodeler la part future.
La concurrence dépend également de l’acceptation des payeurs, des profils de tolérabilité et de la confiance des prescripteurs dans la pratique réelle. Les entreprises investissent dans des programmes cliniques qui traitent de l’irritabilité, de l’anxiété, des problèmes de sommeil, des symptômes d’attention et des crises comorbides. Les écosystèmes de thérapie influencent la demande de médicaments car les soins comportementaux déclenchent souvent des références pour la gestion des symptômes. La force du canal est importante, car les pharmacies de détail et hospitalières soutiennent la continuité dans le contrôle des symptômes chroniques. Les grandes entreprises utilisent des partenariats et la planification du cycle de vie pour défendre les marques, tandis que les petits acteurs poursuivent des essais ciblés et des voies de licence.
Développements Récents :
- En novembre 2025, JoyBridge Kids a acquis Pediatric Advanced Therapy, un prestataire basé en Caroline du Nord, pour améliorer les offres de soins multidisciplinaires, y compris l’ABA, l’orthophonie, les thérapies occupationnelles et le conseil pour les enfants autistes.
- En novembre 2025, Artisan Therapeutics et Tulex Pharmaceuticals ont rapporté des résultats positifs de la phase 2a pour leur médicament contre l’autisme ART-501, montrant des bénéfices cliniques chez les participants atteints de conditions liées au TSA et ouvrant la voie à un développement ultérieur.
- En février 2025, Already Autism Health a annoncé l’acquisition de C.A.B.S. Autism and Behavior Specialists pour élargir l’accès à des services de haute qualité pour l’autisme et des soins fondés sur des preuves pour plus de personnes atteintes de TSA.
Couverture du Rapport :
Le rapport de recherche offre une analyse approfondie basée sur le Type de Traitement, le Type de Trouble et le Canal de Distribution. Il détaille les principaux acteurs du marché, fournissant un aperçu de leur entreprise, de leurs offres de produits, de leurs investissements, de leurs sources de revenus et de leurs applications clés. De plus, le rapport inclut des informations sur l’environnement concurrentiel, une analyse SWOT, les tendances actuelles du marché, ainsi que les principaux moteurs et contraintes. En outre, il discute de divers facteurs qui ont stimulé l’expansion du marché ces dernières années. Le rapport explore également la dynamique du marché, les scénarios réglementaires et les avancées technologiques qui façonnent l’industrie. Il évalue l’impact des facteurs externes et des changements économiques mondiaux sur la croissance du marché. Enfin, il fournit des recommandations stratégiques pour les nouveaux entrants et les entreprises établies afin de naviguer dans les complexités du marché.
Perspectives d’avenir :
- Un dépistage plus précoce accélérera les références et augmentera le démarrage des thérapies dans les milieux pédiatriques.
- Les soins hybrides se développeront, avec des cliniques, des écoles et des foyers utilisant des objectifs partagés et des plans coordonnés.
- La télésanté étendra le coaching des aidants et les suivis, ce qui améliorera la continuité dans les zones mal desservies.
- Les réseaux de prestataires investiront dans la formation de la main-d’œuvre pour réduire les listes d’attente et renforcer la qualité des services.
- Les soins basés sur la mesure se répandront, avec des outils standardisés guidant les changements de plan et les discussions avec les payeurs.
- Les plateformes numériques simplifieront l’admission, la planification et le suivi des progrès, ce qui améliorera l’efficacité des cliniques.
- L’utilisation de médicaments axés sur les symptômes restera importante, avec une surveillance plus étroite et de meilleures attentes de tolérabilité.
- Les plans de soutien précis se développeront, utilisant des profils de patients plus riches pour adapter l’intensité et le mélange de thérapies.
- Les centres spécialisés étendront les programmes de soins complexes et agiront comme des pôles pour les références et la coordination des soins.
- Les partenariats avec les écoles et les employeurs élargiront l’accès et soutiendront l’adhésion à long terme aux soins.




