Aperçu du Marché
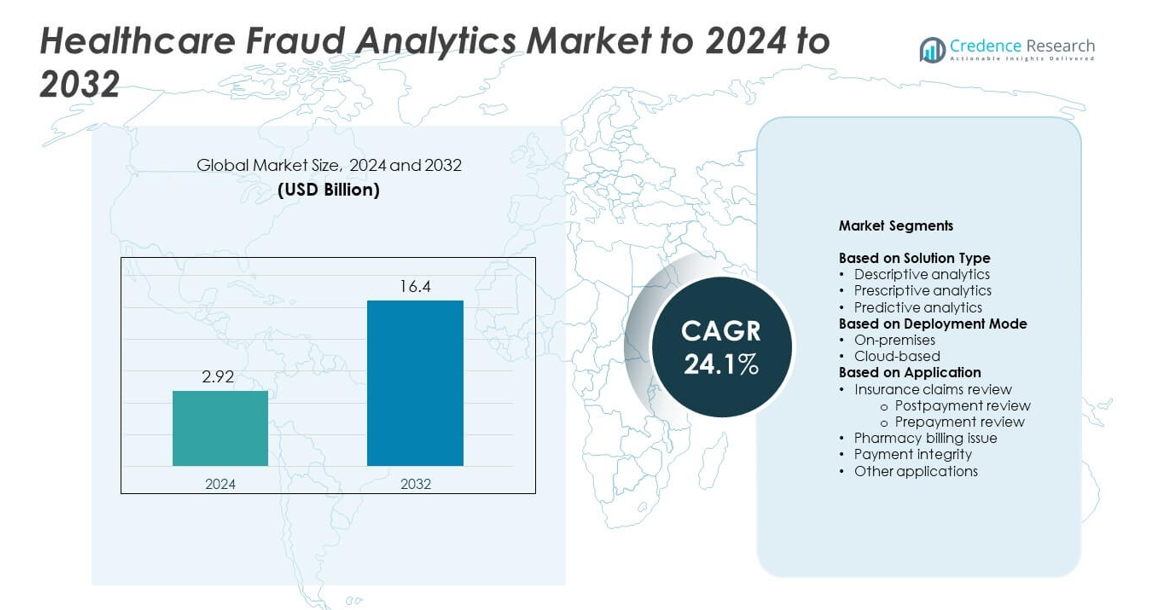
La taille du marché de l’analyse des fraudes dans le secteur de la santé était évaluée à 2,92 milliards USD en 2024 et devrait atteindre 16,4 milliards USD d’ici 2032, avec un TCAC de 24,1 % pendant la période de prévision.
| ATTRIBUT DU RAPPORT |
DÉTAILS |
| Période Historique |
2020-2023 |
| Année de Base |
2024 |
| Période de Prévision |
2025-2032 |
| Taille du Marché de l’Analyse des Fraudes dans le Secteur de la Santé 2024 |
2,92 milliards USD |
| Marché de l’Analyse des Fraudes dans le Secteur de la Santé, TCAC |
24,1% |
| Taille du Marché de l’Analyse des Fraudes dans le Secteur de la Santé 2032 |
16,4 milliards USD |
Le marché de l’analyse des fraudes dans le secteur de la santé comprend des acteurs clés tels que Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM, et DXC Technology. Ces entreprises renforcent leur position grâce à des outils de détection de fraude basés sur l’IA, des plateformes d’analyse cloud et des solutions d’intégrité des paiements intégrées qui soutiennent la surveillance en temps réel des réclamations. L’Amérique du Nord est restée la région leader en 2024 avec environ 46 % de part en raison d’une surveillance réglementaire stricte, d’une forte adoption numérique et d’un déploiement précoce d’analyses avancées dans les réseaux d’assurance. L’Europe détenait environ 28 % de part, soutenue par les systèmes de santé nationaux adoptant la détection prédictive des fraudes et les technologies axées sur la conformité.
Perspectives du Marché
- Le marché de l’analyse des fraudes dans le secteur de la santé était évalué à 2,92 milliards USD en 2024 et devrait atteindre 16,4 milliards USD d’ici 2032, avec une croissance à un TCAC de 24,1 %.
- La demande forte augmente alors que les assureurs et les hôpitaux adoptent l’analyse pour réduire les réclamations frauduleuses croissantes, avec la révision des réclamations d’assurance représentant environ 52 % de part en 2024.
- La détection pilotée par l’IA, la migration vers le cloud et la surveillance en temps réel restent des tendances clés alors que les organisations renforcent la conformité et réduisent les fuites de paiement.
- La concurrence s’intensifie alors que les principaux fournisseurs améliorent les modèles prédictifs et les plateformes intégrées de prévention des fraudes, en se concentrant sur la précision, l’automatisation et le déploiement évolutif.
- L’Amérique du Nord a dominé le marché avec environ 46 % de part en 2024, suivie de l’Europe avec 28 %, tandis que le déploiement basé sur le cloud détenait près de 58 % de part grâce à une mise à l’échelle plus rapide et à des coûts d’infrastructure réduits.
Access crucial information at unmatched prices!
Request your sample report today & start making informed decisions powered by Credence Research Inc.!
Download Sample
Analyse de la Segmentation du Marché :
Par Type de Solution
L’analyse descriptive a dominé le segment des types de solutions en 2024 avec environ 46 % de part du marché de l’analyse des fraudes dans le secteur de la santé. Les hôpitaux et les assureurs ont utilisé des modèles descriptifs pour détecter les tendances de facturation suspectes et signaler les schémas de réclamations anormaux en temps réel. La croissance est venue de l’augmentation du volume des dossiers de santé numériques et du besoin d’une vision claire des activités sujettes à la fraude. L’analyse prédictive s’est également développée alors que les payeurs adoptaient des outils d’apprentissage automatique pour prévoir les risques de fraude, tandis que l’analyse prescriptive a attiré l’attention pour guider les actions correctives.
- Par exemple, les analyses de fraude de SAS soutiennent le programme BSKY (Biju Swasthya Kalyan Yojana) de l’Odisha, qui offre une couverture santé à plus de 3,56 crores (35,6 millions) de titulaires de carte à travers un réseau de 9 509 hôpitaux
Par mode de déploiement
Le déploiement basé sur le cloud a dominé ce segment en 2024 avec près de 58 % de part du marché de l’analyse des fraudes dans le secteur de la santé. Les prestataires de soins de santé ont préféré les plateformes cloud car elles offrent une mise à l’échelle plus rapide, une intégration plus forte avec les systèmes de réclamations et des coûts d’infrastructure initiaux plus bas. L’adoption a augmenté à mesure que les assureurs se sont tournés vers des outils de détection de fraude basés sur SaaS qui soutiennent la surveillance en temps réel et le partage sécurisé des données à travers les réseaux. Le déploiement sur site est resté pertinent pour les organisations ayant des politiques strictes de contrôle interne des données, mais a connu une croissance à un rythme plus lent.
- Par exemple, Amazon Web Services prend en charge les charges de travail de santé pour 19 des 20 plus grandes entreprises pharmaceutiques mondiales utilisant sa plateforme cloud.
Par application
L’examen des réclamations d’assurance a occupé la position de leader en 2024 avec environ 52 % de part du marché de l’analyse des fraudes dans le secteur de la santé. Les systèmes d’examen avant paiement et après paiement ont gagné en traction alors que les assureurs travaillaient à réduire les fausses réclamations et à identifier les erreurs de codage avant le remboursement. La demande a augmenté en raison d’une surveillance réglementaire stricte et de la hausse des coûts de santé, ce qui a poussé les payeurs à adopter des outils d’examen automatisés. La détection des problèmes de facturation en pharmacie et les solutions d’intégrité des paiements ont également augmenté alors que la fraude impliquant des réclamations de médicaments et des surfacturations devenait plus courante dans les réseaux de santé.
Moteurs de croissance clés
Augmentation des cas de fraude dans le secteur de la santé
Les cas de fraude dans le secteur de la santé ont explosé dans les réseaux d’assurance et de prestataires, poussant les organisations à adopter des outils d’analyse avancés. Les payeurs ont cherché des moyens plus rapides pour détecter les comportements de réclamation anormaux et réduire les pertes financières liées à la facturation fausse et à l’usurpation d’identité. L’adoption a augmenté à mesure que les agences de réglementation renforçaient les règles d’audit et promouvaient des systèmes de surveillance plus robustes. Ces conditions ont positionné l’analyse des fraudes comme une exigence essentielle pour les programmes de santé privés et publics.
- Par exemple, CVS Caremark a traité environ 2,3 milliards de réclamations de pharmacie pour environ 108 millions de membres en 2023, soulignant l’ampleur des réclamations exposées au risque d’abus.
Passage aux dossiers de santé numériques
L’utilisation croissante des dossiers de santé électroniques a créé de grands ensembles de données qui ont soutenu une détection de fraude plus forte. Les prestataires de soins de santé ont exploité les analyses pour repérer les informations de patient mal assorties, le codage incorrect et les soumissions de réclamations en double. La migration vers les plateformes numériques a permis une surveillance en temps réel et a réduit les délais de révision manuelle. Ce changement a amélioré la transparence, renforcé la conformité et accéléré la demande d’outils d’analyse de fraude automatisés dans les hôpitaux et les assureurs.
- Par exemple, Epic gère des dossiers électroniques pour plus de 325 millions de patients et soutient un échange massif de données entre hôpitaux et cliniques grâce à son réseau d’interopérabilité.
Expansion de l’IA et de l’apprentissage automatique
Les modèles d’IA et d’apprentissage automatique ont amélioré la précision de la détection de fraude en identifiant des schémas de facturation cachés que les systèmes traditionnels manquaient souvent. Les assureurs santé ont adopté des systèmes de notation basés sur l’apprentissage automatique pour signaler les réclamations à haut risque et réduire les erreurs de paiement. Les modèles de décision automatisés ont aidé à raccourcir le temps d’enquête et à soutenir la prévention proactive de la fraude. Ces capacités ont fait des analyses basées sur l’IA un catalyseur majeur de croissance sur le marché.
Tendances Clés et Opportunités
Croissance de l’analyse basée sur le cloud
Les plateformes cloud ont gagné en popularité alors que les payeurs et les prestataires sont passés des systèmes hérités à des outils de détection de fraude évolutifs. Le déploiement sur le cloud a réduit les coûts d’installation et permis une intégration plus rapide avec les plateformes de réclamations. Les tableaux de bord en temps réel ont soutenu une meilleure classification des risques et le partage de données entre les parties prenantes. Cette tendance a ouvert de grandes opportunités pour les fournisseurs proposant des solutions d’analyse cloud sécurisées, flexibles et intégrées à l’IA.
- Par exemple, Salesforce Health Cloud est activement utilisé par des centaines d’organisations de santé et de sciences de la vie dans le monde entier—plus de 630 clients au total—soutenant l’engagement des patients, la coordination des soins et l’analyse des données basés sur le cloud.
Accent croissant sur l’intégrité des paiements
Les prestataires de soins de santé ont mis un accent plus fort sur la précision des paiements en raison des pressions croissantes sur les remboursements. Les outils d’analyse qui validaient les soumissions de réclamations, vérifiaient l’exactitude des codages et surveillaient le comportement des prestataires ont connu une adoption rapide. Les payeurs ont utilisé des plateformes intégrées pour réduire les dépenses inutiles et assurer la conformité avec les directives de remboursement. Cette tendance a créé de nouvelles opportunités pour les fournisseurs proposant une technologie unifiée d’intégrité des paiements et de prévention de la fraude.
- Par exemple, la suite d’exactitude des paiements de Cotiviti peut réduire les cycles de révision des réclamations de plus de 90 jours à moins de cinq jours pour les régimes de santé.
Adoption croissante dans la détection de la fraude en pharmacie
L’utilisation abusive croissante des réclamations de médicaments et l’augmentation des coûts des prescriptions ont stimulé la demande d’analyse dans la surveillance de la facturation en pharmacie. Les systèmes conçus pour détecter des schémas de renouvellement inhabituels, l’utilisation abusive de substances contrôlées et les soumissions de pharmacies frauduleuses ont été davantage utilisés. Les régimes de santé considéraient l’analyse de la fraude en pharmacie comme un outil de grande valeur pour réduire les pertes et gérer les dépenses de formulaires. Ce changement a offert une opportunité croissante pour les fournisseurs d’analyses spécialisés.
Défis Clés
Préoccupations en matière de confidentialité et de sécurité des données
Les données de santé restent très sensibles, et les plateformes d’analyse de la fraude nécessitent l’accès à de grands ensembles de données pour une performance efficace. Cela crée des préoccupations liées au partage des données, à l’accès inter-réseaux et à la conformité avec les lois sur la confidentialité. Les prestataires et les assureurs doivent équilibrer une adoption forte des analyses avec une protection stricte des dossiers des patients. Ces contraintes ralentissent le déploiement et augmentent le besoin d’une infrastructure sécurisée et conforme.
Complexité de l’intégration de multiples sources de données
Les réseaux de santé fonctionnent avec des systèmes divers, des normes de codage et des formats de réclamations variés, rendant l’intégration des données difficile. Les outils d’analyse de la fraude ont besoin d’entrées cohérentes et de haute qualité pour fournir une détection précise. La fusion des ensembles de données provenant des hôpitaux, des assureurs, des pharmacies et des administrateurs tiers peut créer des défis techniques. Cette complexité retarde la mise en œuvre et augmente les coûts opérationnels pour les organisations de santé adoptant des plateformes d’analyse.
Analyse Régionale
Amérique du Nord
L’Amérique du Nord détenait la plus grande part du marché de l’analyse de la fraude dans le secteur de la santé en 2024 avec environ 46%. Une adoption forte est venue d’une surveillance réglementaire stricte, de systèmes d’assurance avancés et d’une intégration numérique élevée à travers les hôpitaux et les payeurs. Les États-Unis ont mené la croissance en raison de l’augmentation des cas de réclamations frauduleuses et de l’utilisation rapide d’outils de détection basés sur l’IA par les principaux assureurs. Le Canada a également élargi son adoption des analyses alors que les agences de santé renforçaient les processus d’audit. La demande a augmenté alors que les réseaux de santé se concentraient sur la réduction des dépenses inutiles et l’amélioration de l’intégrité des paiements. Le déploiement large des analyses cloud a en outre soutenu la position forte de la région.
Europe
L’Europe représentait près de 28 % de part du marché de l’analyse des fraudes dans le secteur de la santé en 2024. La croissance s’est accélérée à mesure que les systèmes de santé nationaux adoptaient l’analyse prédictive pour identifier les erreurs de facturation et de codage incorrectes. Des pays comme l’Allemagne, le Royaume-Uni et la France ont renforcé les cadres de prévention des fraudes et encouragé la surveillance numérique au sein des organismes d’assurance. La région a vu un intérêt croissant pour les solutions basées sur le cloud alors que les organisations recherchaient des plateformes flexibles avec de solides fonctionnalités de conformité. L’augmentation des activités transfrontalières en matière de santé a également poussé les assureurs à investir dans de meilleurs outils de détection des fraudes. Ces facteurs ont soutenu une adoption cohérente à travers les réseaux de santé publics et privés.
Asie-Pacifique
L’Asie-Pacifique a capturé environ 17 % de part du marché de l’analyse des fraudes dans le secteur de la santé en 2024 et a montré un fort potentiel de croissance. L’élargissement de la couverture d’assurance santé et la numérisation rapide dans des pays comme la Chine, l’Inde et le Japon ont stimulé l’adoption. Les gouvernements ont investi dans des analyses avancées pour gérer l’augmentation des volumes de réclamations et réduire les pertes liées aux fraudes. Les hôpitaux et les assureurs ont utilisé des plateformes équipées d’IA pour détecter les comportements de facturation inhabituels et renforcer la conformité. L’augmentation de l’utilisation du cloud a amélioré l’accès à des systèmes de détection des fraudes évolutifs. L’augmentation des dépenses de santé privées et la sensibilisation croissante aux fraudes ont également soutenu la trajectoire ascendante de la région.
Amérique latine
L’Amérique latine détenait environ 6 % de part du marché de l’analyse des fraudes dans le secteur de la santé en 2024. La croissance a été soutenue par l’augmentation des activités de réclamations frauduleuses et le besoin d’une surveillance renforcée dans les programmes d’assurance publique. Des pays comme le Brésil et le Mexique ont adopté des plateformes de surveillance numérique des fraudes pour améliorer la performance des audits et réduire les pertes monétaires. La région a vu un déploiement croissant d’analyses basées sur le cloud alors que les organisations recherchaient des outils de détection rentables. Une infrastructure numérique limitée dans certaines nations a ralenti les progrès, mais l’expansion des marchés de l’assurance a créé une demande constante pour la prévention des fraudes basée sur l’analyse.
Moyen-Orient et Afrique
Le Moyen-Orient et l’Afrique représentaient près de 3 % de part du marché de l’analyse des fraudes dans le secteur de la santé en 2024. L’adoption a augmenté à mesure que les systèmes de santé se modernisaient et que les assureurs introduisaient des plateformes de traitement des réclamations numériques. Les gouvernements de la région du Golfe ont investi dans l’analyse pour renforcer la conformité réglementaire et détecter les facturations incorrectes. L’Afrique a montré des progrès graduels avec l’expansion des programmes d’assurance santé et l’augmentation des initiatives de santé numérique. La croissance du marché est restée modérée en raison d’une infrastructure technologique inégale, mais la sensibilisation croissante aux fraudes et aux gaspillages a encouragé davantage d’organisations à adopter des outils analytiques pour une meilleure intégrité des paiements.
Segmentations du marché :
Par type de solution
- Analyse descriptive
- Analyse prescriptive
- Analyse prédictive
Par mode de déploiement
- Sur site
- Basé sur le cloud
Par application
- Examen des réclamations d’assurance
- Examen post-paiement
- Examen pré-paiement
- Problème de facturation en pharmacie
- Intégrité des paiements
- Autres applications
Par géographie
- Amérique du Nord
- États-Unis
- Canada
- Mexique
- Europe
- Allemagne
- France
- Royaume-Uni
- Italie
- Espagne
- Reste de l’Europe
- Asie-Pacifique
- Chine
- Japon
- Inde
- Corée du Sud
- Asie du Sud-Est
- Reste de l’Asie-Pacifique
- Amérique latine
- Brésil
- Argentine
- Reste de l’Amérique latine
- Moyen-Orient & Afrique
- Pays du CCG
- Afrique du Sud
- Reste du Moyen-Orient et de l’Afrique
Paysage Concurrentiel
Le marché de l’analyse des fraudes dans le secteur de la santé comprend des acteurs majeurs tels que Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM, et DXC Technology. Le paysage concurrentiel reflète un fort investissement dans l’IA, l’apprentissage automatique et les plateformes d’analyse basées sur le cloud conçues pour améliorer la détection des fraudes en temps réel et réduire les fuites liées aux réclamations. Les fournisseurs se concentrent sur le développement de solutions intégrées qui soutiennent l’intégrité des paiements, la révision automatisée des réclamations et le scoring des risques. Les partenariats avec les assureurs, les agences de santé gouvernementales et les grands réseaux hospitaliers aident à étendre la portée du marché et à renforcer l’adoption des produits. De nombreuses entreprises améliorent leurs offres grâce à des capacités avancées d’intégration de données, de modélisation prédictive et d’infrastructure cloud sécurisée pour répondre aux exigences réglementaires. La demande croissante pour des plateformes de détection des fraudes évolutives et automatisées continue d’intensifier la concurrence, encourageant les acteurs à se différencier par un traitement plus rapide, une précision de détection plus élevée et une meilleure interopérabilité avec les systèmes de santé existants.
Shape Your Report to Specific Countries or Regions & Enjoy 30% Off!
Analyse des Acteurs Clés
Développements Récents
- En 2025, Cotiviti, Inc. a présenté leur solution avancée, 360 Pattern Review™, à la conférence annuelle de formation de la National Health Care Anti-Fraud Association (NHCAA).
- En 2025, DXC Technology a annoncé avoir été nommé sur la prestigieuse liste Forbes des meilleures entreprises de conseil en gestion d’Amérique pour 2025 pour la troisième année consécutive.
- En 2023, Kyndryl a annoncé le déploiement d’une nouvelle génération d’analyses de fraude d’assurance avec une solution technologique complète pour ClaimSearch Israel Ltd.
Couverture du Rapport
Le rapport de recherche offre une analyse approfondie basée sur le Type de Solution, Mode de Déploiement, Application et Géographie. Il détaille les principaux acteurs du marché, fournissant un aperçu de leur activité, de leurs offres de produits, de leurs investissements, de leurs sources de revenus et de leurs applications clés. De plus, le rapport inclut des informations sur l’environnement concurrentiel, une analyse SWOT, les tendances actuelles du marché, ainsi que les principaux moteurs et contraintes. En outre, il discute des divers facteurs qui ont stimulé l’expansion du marché ces dernières années. Le rapport explore également la dynamique du marché, les scénarios réglementaires et les avancées technologiques qui façonnent l’industrie. Il évalue l’impact des facteurs externes et des changements économiques mondiaux sur la croissance du marché. Enfin, il fournit des recommandations stratégiques pour les nouveaux entrants et les entreprises établies afin de naviguer dans les complexités du marché.
Perspectives Futures
- L’adoption de modèles de détection de fraude basés sur l’IA augmentera chez les assureurs et les hôpitaux.
- Les plateformes d’analytique basées sur le cloud se développeront à mesure que les organisations passeront des systèmes hérités.
- La surveillance des réclamations en temps réel deviendra la norme pour réduire les retards de paiement et les pertes dues à la fraude.
- L’analytique prédictive sera de plus en plus utilisée pour identifier les schémas à haut risque plus tôt dans le cycle des réclamations.
- Les outils de détection de fraude en pharmacie augmenteront en raison de l’utilisation abusive croissante de la facturation des médicaments.
- L’intégration de l’analytique avec les dossiers de santé électroniques améliorera la précision des données et la qualité des informations.
- Les plateformes d’intégrité des paiements fusionneront avec les systèmes de détection de fraude pour une supervision unifiée.
- La pression réglementaire s’intensifiera, poussant les fournisseurs à investir dans des outils avancés de prévention de la fraude.
- L’automatisation basée sur l’apprentissage automatique réduira les charges de travail de révision manuelle pour les payeurs.
- L’expansion des écosystèmes de santé numérique créera des ensembles de données plus importants qui amélioreront la précision de la détection de la fraude.




