Panoramica del Mercato
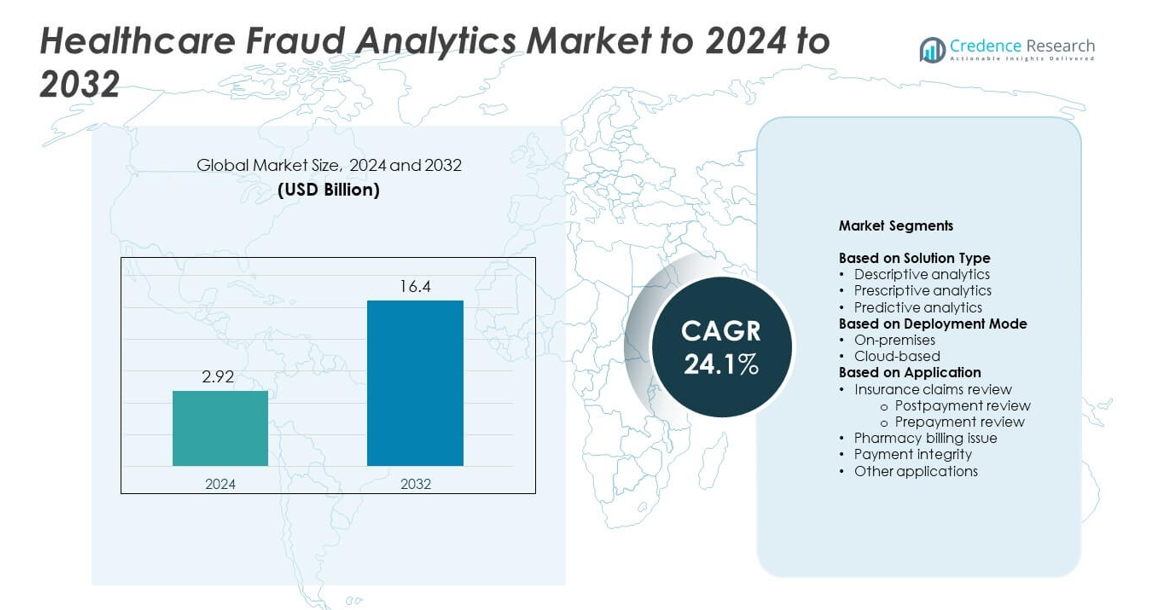
Il mercato dell’analisi delle frodi sanitarie è stato valutato a 2,92 miliardi di USD nel 2024 e si prevede che raggiungerà i 16,4 miliardi di USD entro il 2032, con un CAGR del 24,1% durante il periodo di previsione.
| ATTRIBUTO DEL RAPPORTO |
DETTAGLI |
| Periodo Storico |
2020-2023 |
| Anno Base |
2024 |
| Periodo di Previsione |
2025-2032 |
| Dimensione del Mercato dell’Analisi delle Frodi Sanitarie 2024 |
2,92 miliardi di USD |
| Mercato dell’Analisi delle Frodi Sanitarie, CAGR |
24,1% |
| Dimensione del Mercato dell’Analisi delle Frodi Sanitarie 2032 |
16,4 miliardi di USD |
Il mercato dell’analisi delle frodi sanitarie include attori chiave come Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM e DXC Technology. Queste aziende rafforzano la loro posizione attraverso strumenti di rilevamento delle frodi basati su AI, piattaforme di analisi cloud e soluzioni integrate di integrità dei pagamenti che supportano il monitoraggio in tempo reale delle richieste. Il Nord America è rimasta la regione leader nel 2024 con circa il 46% di quota grazie a una rigorosa supervisione normativa, una forte adozione digitale e un dispiegamento precoce di analisi avanzate nelle reti assicurative. L’Europa ha detenuto circa il 28% di quota, supportata dai sistemi sanitari nazionali che adottano tecnologie di rilevamento predittivo delle frodi e focalizzate sulla conformità.
Approfondimenti di Mercato
- Il mercato dell’analisi delle frodi sanitarie è stato valutato a 2,92 miliardi di USD nel 2024 e si prevede che raggiungerà i 16,4 miliardi di USD entro il 2032, crescendo a un CAGR del 24,1%.
- La forte domanda aumenta poiché assicuratori e ospedali adottano analisi per ridurre le crescenti richieste fraudolente, con la revisione delle richieste assicurative che detiene circa il 52% di quota nel 2024.
- Il rilevamento guidato dall’AI, la migrazione al cloud e il monitoraggio in tempo reale rimangono tendenze chiave mentre le organizzazioni rafforzano la conformità e riducono le perdite di pagamento.
- La competizione cresce mentre i principali fornitori migliorano i modelli predittivi e le piattaforme integrate di prevenzione delle frodi, concentrandosi su accuratezza, automazione e distribuzione scalabile.
- Il Nord America ha guidato il mercato con circa il 46% di quota nel 2024, seguito dall’Europa con il 28%, mentre la distribuzione basata su cloud ha detenuto quasi il 58% di quota grazie a una scalabilità più rapida e costi infrastrutturali inferiori.
Access crucial information at unmatched prices!
Request your sample report today & start making informed decisions powered by Credence Research Inc.!
Download Sample
Analisi della Segmentazione del Mercato:
Per Tipo di Soluzione
L’analisi descrittiva ha guidato il segmento del tipo di soluzione nel 2024 con circa il 46% di quota del mercato dell’analisi delle frodi sanitarie. Ospedali e assicuratori hanno utilizzato modelli descrittivi per rilevare tendenze di fatturazione sospette e segnalare modelli di richieste anomale in tempo reale. La crescita è derivata dall’aumento del volume dei record sanitari digitali e dalla necessità di chiari approfondimenti sulle attività soggette a frodi. Anche l’analisi predittiva si è espansa poiché i pagatori hanno adottato strumenti di apprendimento automatico per prevedere i rischi di frode, mentre l’analisi prescrittiva ha guadagnato attenzione per guidare azioni correttive.
- Ad esempio, le analisi delle frodi di SAS supportano il programma BSKY (Biju Swasthya Kalyan Yojana) dell’Odisha, che fornisce copertura sanitaria a oltre 3,56 crore (35,6 milioni) di titolari di carta attraverso una rete di 9.509 ospedali
Per Modalità di Implementazione
Il deployment basato su cloud ha dominato questo segmento nel 2024 con quasi il 58% della quota del mercato delle analisi delle frodi sanitarie. I fornitori di servizi sanitari hanno preferito le piattaforme cloud perché offrono una scalabilità più rapida, una migliore integrazione con i sistemi di gestione dei sinistri e costi infrastrutturali iniziali più bassi. L’adozione è aumentata poiché gli assicuratori sono passati a strumenti di rilevamento delle frodi basati su SaaS che supportano il monitoraggio in tempo reale e la condivisione sicura dei dati attraverso le reti. L’implementazione on-premises è rimasta rilevante per le organizzazioni con politiche interne rigorose di controllo dei dati, ma è cresciuta a un ritmo più lento.
- Ad esempio, Amazon Web Services supporta i carichi di lavoro sanitari per 19 delle 20 principali aziende farmaceutiche globali utilizzando la sua piattaforma cloud.
Per Applicazione
La revisione delle richieste di assicurazione ha mantenuto la posizione di leader nel 2024 con circa il 52% della quota del mercato delle analisi delle frodi sanitarie. Sia i sistemi di revisione pre-pagamento che post-pagamento hanno guadagnato trazione poiché gli assicuratori hanno lavorato per ridurre le richieste false e identificare errori di codifica prima del rimborso. La domanda è aumentata a causa della rigorosa supervisione normativa e dell’aumento dei costi sanitari, che hanno spinto i pagatori ad adottare strumenti di revisione automatizzati. Anche il rilevamento dei problemi di fatturazione delle farmacie e le soluzioni di integrità dei pagamenti sono cresciuti poiché le frodi relative alle richieste di farmaci e alla sovrafatturazione sono diventate più comuni nelle reti sanitarie.
Principali Fattori di Crescita
Aumento dei casi di frode sanitaria
I casi di frode sanitaria sono aumentati nelle reti di assicurazione e fornitori, spingendo le organizzazioni ad adottare strumenti di analisi avanzata. I pagatori hanno cercato modi più rapidi per rilevare comportamenti anomali nelle richieste e ridurre le perdite finanziarie legate alla fatturazione falsa e all’uso improprio dell’identità. L’adozione è aumentata poiché le agenzie di regolamentazione hanno rafforzato le regole di audit e promosso sistemi di sorveglianza più forti. Queste condizioni hanno posizionato le analisi delle frodi come un requisito fondamentale per i programmi sanitari sia privati che pubblici.
- Ad esempio, CVS Caremark ha elaborato circa 2,3 miliardi di richieste di farmacie per circa 108 milioni di membri nel 2023, evidenziando la scala delle richieste esposte al rischio di uso improprio.
Passaggio ai registri sanitari digitali
L’uso crescente dei registri sanitari elettronici ha creato grandi set di dati che hanno supportato un rilevamento delle frodi più forte. I fornitori di servizi sanitari hanno sfruttato le analisi per individuare informazioni sui pazienti non corrispondenti, codifiche improprie e invii di richieste duplicati. La migrazione alle piattaforme digitali ha permesso il monitoraggio in tempo reale e ha ridotto i ritardi nella revisione manuale. Questo cambiamento ha migliorato la trasparenza, rafforzato la conformità e accelerato la domanda di strumenti di analisi delle frodi automatizzati negli ospedali e negli assicuratori.
- Ad esempio, Epic gestisce registri elettronici per oltre 325 milioni di pazienti e supporta un massiccio scambio di dati tra ospedali e cliniche attraverso la sua rete di interoperabilità.
Espansione di AI e machine learning
I modelli di AI e machine learning hanno migliorato l’accuratezza del rilevamento delle frodi identificando schemi di fatturazione nascosti che i sistemi tradizionali spesso non rilevavano. Gli assicuratori sanitari hanno adottato sistemi di scoring basati su ML per segnalare le richieste ad alto rischio e ridurre gli errori di pagamento. I modelli decisionali automatizzati hanno aiutato a ridurre i tempi di indagine e a supportare la prevenzione proattiva delle frodi. Queste capacità hanno reso le analisi guidate dall’AI un importante catalizzatore di crescita nel mercato.
Tendenze Chiave e Opportunità
Crescita delle analisi basate su cloud
Le piattaforme cloud hanno guadagnato forte trazione poiché pagatori e fornitori si sono spostati da sistemi legacy a strumenti scalabili di rilevamento delle frodi. Il deployment su cloud ha ridotto i costi di installazione e ha permesso un’integrazione più rapida con le piattaforme di gestione dei sinistri. I dashboard in tempo reale hanno supportato una migliore classificazione del rischio e condivisione dei dati tra le parti interessate. Questa tendenza ha aperto grandi opportunità per i fornitori che offrono soluzioni di analisi cloud sicure, flessibili e integrate con l’IA.
- Ad esempio, Salesforce Health Cloud è attivamente utilizzato da centinaia di organizzazioni sanitarie e di scienze della vita in tutto il mondo—oltre 630 clienti in totale—supportando il coinvolgimento dei pazienti basato su cloud, il coordinamento delle cure e l’analisi dei dati.
Aumento dell’attenzione sull’integrità dei pagamenti
I fornitori di servizi sanitari hanno posto maggiore attenzione sull’accuratezza dei pagamenti a causa delle crescenti pressioni sui rimborsi. Gli strumenti di analisi che validavano le presentazioni dei sinistri, verificavano l’accuratezza della codifica e monitoravano il comportamento dei fornitori hanno visto una rapida adozione. I pagatori hanno utilizzato piattaforme integrate per ridurre le spese inutili e garantire la conformità con le linee guida sui rimborsi. Questa tendenza ha creato nuove opportunità per i fornitori che offrono tecnologia unificata per l’integrità dei pagamenti e la prevenzione delle frodi.
- Ad esempio, la suite di accuratezza dei pagamenti di Cotiviti può ridurre i cicli di revisione dei sinistri da oltre 90 giorni a meno di cinque giorni per i piani sanitari.
Crescente adozione nel rilevamento delle frodi in farmacia
L’aumento dell’uso improprio dei sinistri farmaceutici e l’escalation dei costi delle prescrizioni hanno incrementato la domanda di analisi nella supervisione della fatturazione farmaceutica. I sistemi progettati per rilevare modelli di rifornimento insoliti, uso improprio di sostanze controllate e presentazioni false da parte delle farmacie hanno guadagnato un uso più profondo. I piani sanitari hanno visto l’analisi delle frodi in farmacia come uno strumento di grande valore per ridurre le perdite e gestire la spesa del formulario. Questo cambiamento ha fornito un’opportunità crescente per i fornitori di analisi specializzati.
Sfide Chiave
Preoccupazioni sulla privacy e sicurezza dei dati
I dati sanitari rimangono altamente sensibili e le piattaforme di analisi delle frodi richiedono l’accesso a grandi dataset per prestazioni efficaci. Questo crea preoccupazioni relative alla condivisione dei dati, all’accesso tra reti e alla conformità con le leggi sulla privacy. I fornitori e gli assicuratori devono bilanciare una forte adozione delle analisi con una rigorosa protezione dei registri dei pazienti. Questi vincoli rallentano l’implementazione e aumentano la necessità di infrastrutture sicure e conformi.
Complessità dell’integrazione di più fonti di dati
Le reti sanitarie operano con sistemi diversi, standard di codifica e formati di sinistri, rendendo difficile l’integrazione dei dati. Gli strumenti di analisi delle frodi necessitano di input coerenti e di alta qualità per fornire un rilevamento accurato. La fusione di dataset provenienti da ospedali, assicuratori, farmacie e amministratori di terze parti può creare sfide tecniche. Questa complessità ritarda l’implementazione e aumenta i costi operativi per le organizzazioni sanitarie che adottano piattaforme di analisi.
Analisi Regionale
Nord America
Il Nord America ha detenuto la quota maggiore del Mercato delle Analisi delle Frodi Sanitarie nel 2024 con circa il 46%. Una forte adozione è derivata da una rigorosa supervisione normativa, sistemi assicurativi avanzati e alta integrazione digitale tra ospedali e pagatori. Gli Stati Uniti hanno guidato la crescita a causa dell’aumento dei casi di sinistri fraudolenti e dell’uso rapido di strumenti di rilevamento basati sull’IA da parte dei principali assicuratori. Anche il Canada ha ampliato la sua adozione delle analisi poiché le agenzie sanitarie hanno rafforzato i processi di audit. La domanda è aumentata poiché le reti sanitarie si sono concentrate sulla riduzione delle spese inutili e sul miglioramento dell’integrità dei pagamenti. L’ampia distribuzione delle analisi cloud ha ulteriormente supportato la forte posizione della regione.
Europa
L’Europa rappresentava quasi il 28% della quota del mercato dell’analisi delle frodi sanitarie nel 2024. La crescita è stata accelerata dall’adozione di analisi predittive da parte dei sistemi sanitari nazionali per identificare errori di fatturazione e codifica impropri. Paesi come la Germania, il Regno Unito e la Francia hanno rafforzato i quadri di prevenzione delle frodi e incoraggiato il monitoraggio digitale tra gli enti assicurativi. La regione ha visto un crescente interesse per le soluzioni basate su cloud poiché le organizzazioni cercavano piattaforme flessibili con solide caratteristiche di conformità. L’aumento delle attività sanitarie transfrontaliere ha anche spinto gli assicuratori a investire in migliori strumenti di rilevamento delle frodi. Questi fattori hanno supportato un’adozione costante tra le reti sanitarie pubbliche e private.
Asia Pacifico
L’Asia Pacifico ha catturato circa il 17% della quota del mercato dell’analisi delle frodi sanitarie nel 2024 e ha mostrato un alto potenziale di crescita. L’espansione della copertura assicurativa sanitaria e la rapida digitalizzazione in paesi come Cina, India e Giappone hanno incrementato l’adozione. I governi hanno investito in analisi avanzate per gestire l’aumento dei volumi di richieste e ridurre le perdite legate alle frodi. Ospedali e assicuratori hanno utilizzato piattaforme abilitate all’IA per rilevare comportamenti di fatturazione insoliti e rafforzare la conformità. L’aumento dell’uso del cloud ha migliorato l’accesso a sistemi di rilevamento delle frodi scalabili. La crescente spesa sanitaria privata e la crescente consapevolezza delle frodi hanno ulteriormente sostenuto la traiettoria ascendente della regione.
America Latina
L’America Latina deteneva circa il 6% della quota del mercato dell’analisi delle frodi sanitarie nel 2024. La crescita è stata supportata dall’aumento delle attività di richieste fraudolente e dalla necessità di una supervisione più forte nei programmi di assicurazione pubblica. Paesi come Brasile e Messico hanno adottato piattaforme digitali di monitoraggio delle frodi per migliorare le prestazioni degli audit e ridurre le perdite monetarie. La regione ha visto un aumento della diffusione di analisi basate su cloud poiché le organizzazioni cercavano strumenti di rilevamento convenienti. L’infrastruttura digitale limitata in alcune nazioni ha rallentato i progressi, ma i mercati assicurativi in espansione hanno creato una domanda costante di prevenzione delle frodi basata su analisi.
Medio Oriente e Africa
Il Medio Oriente e l’Africa rappresentavano quasi il 3% della quota del mercato dell’analisi delle frodi sanitarie nel 2024. L’adozione è cresciuta con la modernizzazione dei sistemi sanitari e l’introduzione di piattaforme digitali di elaborazione delle richieste da parte degli assicuratori. I governi nella regione del Golfo hanno investito in analisi per rafforzare la conformità normativa e rilevare fatturazioni improprie. L’Africa ha mostrato progressi graduali con l’espansione dei programmi di assicurazione sanitaria e l’aumento delle iniziative di salute digitale. La crescita del mercato è rimasta moderata a causa di un’infrastruttura tecnologica disomogenea, ma la crescente consapevolezza delle frodi e degli sprechi ha incoraggiato più organizzazioni ad adottare strumenti analitici per una maggiore integrità dei pagamenti.
Segmentazioni di Mercato:
Per Tipo di Soluzione
- Analisi descrittiva
- Analisi prescrittiva
- Analisi predittiva
Per Modalità di Implementazione
- On-premises
- Basato su cloud
Per Applicazione
- Revisione delle richieste di assicurazione
- Revisione post-pagamento
- Revisione pre-pagamento
- Problemi di fatturazione farmaceutica
- Integrità dei pagamenti
- Altre applicazioni
Per Geografia
- Nord America
- Stati Uniti
- Canada
- Messico
- Europa
- Germania
- Francia
- Regno Unito
- Italia
- Spagna
- Resto d’Europa
- Asia Pacifico
- Cina
- Giappone
- India
- Corea del Sud
- Sud-est asiatico
- Resto dell’Asia Pacifico
- America Latina
- Brasile
- Argentina
- Resto dell’America Latina
- Medio Oriente e Africa
- Paesi del GCC
- Sudafrica
- Resto del Medio Oriente e Africa
Panorama Competitivo
Il mercato delle analisi delle frodi sanitarie presenta importanti attori come Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM e DXC Technology. Il panorama competitivo riflette un forte investimento in piattaforme di analisi basate su AI, machine learning e cloud progettate per migliorare il rilevamento delle frodi in tempo reale e ridurre le perdite legate ai reclami. I fornitori si concentrano sullo sviluppo di soluzioni integrate che supportano l’integrità dei pagamenti, la revisione automatizzata dei reclami e la valutazione del rischio. Le partnership con assicuratori, agenzie sanitarie governative e grandi reti ospedaliere aiutano ad ampliare la portata del mercato e rafforzare l’adozione dei prodotti. Molte aziende migliorano le loro offerte attraverso capacità avanzate di integrazione dei dati, modelli predittivi e infrastrutture cloud sicure per soddisfare i requisiti normativi. La crescente domanda di piattaforme scalabili e automatizzate per il rilevamento delle frodi continua a intensificare la competizione, incoraggiando i partecipanti a differenziarsi attraverso una più rapida elaborazione, maggiore precisione nel rilevamento e migliorata interoperabilità con i sistemi IT sanitari esistenti.
Shape Your Report to Specific Countries or Regions & Enjoy 30% Off!
Analisi dei Principali Attori
Sviluppi Recenti
- Nel 2025, Cotiviti, Inc. ha presentato la loro soluzione avanzata, 360 Pattern Review™, alla Conferenza Annuale di Formazione della National Health Care Anti-Fraud Association (NHCAA).
- Nel 2025, DXC Technology ha annunciato di essere stata inserita per il terzo anno consecutivo nella prestigiosa lista di Forbes delle Migliori Società di Consulenza Gestionale d’America 2025.
- Nel 2023, Kyndryl ha annunciato il dispiegamento di una nuova generazione di analisi delle frodi assicurative con una soluzione tecnologica completa per ClaimSearch Israel Ltd.
Copertura del Rapporto
Il rapporto di ricerca offre un’analisi approfondita basata su Tipo di Soluzione, Modalità di Distribuzione, Applicazione e Geografia. Dettaglia i principali attori del mercato, fornendo una panoramica delle loro attività, offerte di prodotti, investimenti, flussi di entrate e applicazioni chiave. Inoltre, il rapporto include approfondimenti sull’ambiente competitivo, analisi SWOT, tendenze attuali del mercato, nonché i principali fattori trainanti e vincoli. Inoltre, discute vari fattori che hanno guidato l’espansione del mercato negli ultimi anni. Il rapporto esplora anche le dinamiche del mercato, gli scenari normativi e i progressi tecnologici che stanno plasmando l’industria. Valuta l’impatto dei fattori esterni e dei cambiamenti economici globali sulla crescita del mercato. Infine, fornisce raccomandazioni strategiche per i nuovi entranti e le aziende consolidate per navigare nelle complessità del mercato.
Prospettive Future
- L’adozione di modelli di rilevamento delle frodi basati sull’IA crescerà tra assicuratori e ospedali.
- Le piattaforme di analisi basate su cloud si espanderanno man mano che le organizzazioni passeranno da sistemi legacy.
- Il monitoraggio in tempo reale delle richieste diventerà standard per ridurre i ritardi nei pagamenti e le perdite per frode.
- L’analisi predittiva verrà utilizzata più profondamente per identificare modelli ad alto rischio in anticipo nel ciclo delle richieste.
- Gli strumenti di rilevamento delle frodi in farmacia aumenteranno a causa dell’uso improprio crescente della fatturazione dei farmaci.
- L’integrazione dell’analisi con le cartelle cliniche elettroniche migliorerà l’accuratezza dei dati e la qualità delle intuizioni.
- Le piattaforme di integrità dei pagamenti si fonderanno con i sistemi di rilevamento delle frodi per una supervisione unificata.
- La pressione normativa si intensificherà, spingendo i fornitori a investire in strumenti avanzati di prevenzione delle frodi.
- L’automazione basata sul machine learning ridurrà i carichi di lavoro di revisione manuale per i pagatori.
- L’espansione degli ecosistemi di salute digitale creerà set di dati più ampi che miglioreranno l’accuratezza del rilevamento delle frodi.




