市場概要
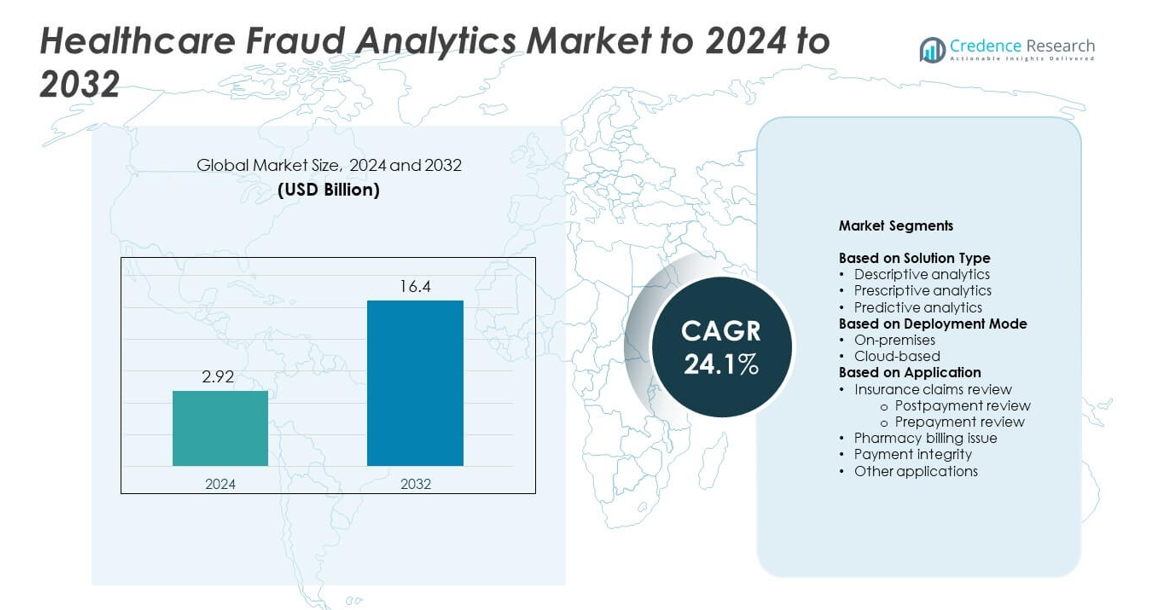
ヘルスケア詐欺分析市場の規模は2024年に292億米ドルと評価され、予測期間中に年平均成長率24.1%で2032年までに1640億米ドルに達すると予想されています。
| レポート属性 |
詳細 |
| 歴史的期間 |
2020-2023 |
| 基準年 |
2024 |
| 予測期間 |
2025-2032 |
| 2024年のヘルスケア詐欺分析市場規模 |
292億米ドル |
| ヘルスケア詐欺分析市場、CAGR |
24.1% |
| 2032年のヘルスケア詐欺分析市場規模 |
1640億米ドル |
ヘルスケア詐欺分析市場には、Conduent, Inc、SAS Institute, Inc、Kyndryl、Optum, Inc、Wipro Limited、Cotiviti, Inc、EXL Service Holdings, Inc、HCL Technologies Limited、IBM、DXC Technologyなどの主要企業が含まれます。これらの企業は、AIベースの詐欺検出ツール、クラウド分析プラットフォーム、リアルタイムのクレームモニタリングをサポートする統合支払い整合性ソリューションを通じて地位を強化しています。北米は2024年に約46%のシェアを占め、厳格な規制監督、強力なデジタル採用、保険ネットワーク全体での高度な分析の早期導入により、引き続き主要な地域となりました。ヨーロッパは、予測詐欺検出とコンプライアンス重視の技術を採用する国民健康システムに支えられ、約28%のシェアを保持しました。
市場の洞察
- ヘルスケア詐欺分析市場は2024年に292億米ドルと評価され、2032年までに1640億米ドルに達し、年平均成長率24.1%で成長すると予測されています。
- 保険会社や病院が分析を採用して増加する詐欺請求を削減するにつれて、強い需要が高まり、2024年には保険請求のレビューが約52%のシェアを占めました。
- AI駆動の検出、クラウド移行、リアルタイムモニタリングが主要なトレンドとして残り、組織はコンプライアンスを強化し、支払い漏れを減少させています。
- 主要ベンダーが予測モデルと統合詐欺防止プラットフォームを強化し、正確性、自動化、スケーラブルな展開に焦点を当てるにつれて、競争が激化しています。
- 北米は2024年に約46%のシェアで市場をリードし、ヨーロッパが28%で続き、クラウドベースの展開は高速なスケーリングと低インフラコストにより約58%のシェアを占めました。
Access crucial information at unmatched prices!
Request your sample report today & start making informed decisions powered by Credence Research Inc.!
Download Sample
市場セグメンテーション分析:
ソリューションタイプ別
2024年には、記述的分析がヘルスケア詐欺分析市場のソリューションタイプセグメントで約46%のシェアを占めました。病院や保険会社は、記述モデルを使用して疑わしい請求トレンドを検出し、異常な請求パターンをリアルタイムでフラグ付けしました。成長は、デジタル健康記録の増加と詐欺に対する明確な洞察の必要性から生じました。予測分析も、支払者が機械学習ツールを採用して詐欺リスクを予測するにつれて拡大し、処方的分析は是正措置を導くために注目を集めました。
- 例えば、SASの不正分析はオディシャ州のBSKY(ビジュ・スワスティヤ・カリヤン・ヨジャナ)計画を支援しており、9,509の病院ネットワークを通じて3.56クローレ(3,560万人)以上のカードホルダーに健康保険を提供しています。
導入モード別
クラウドベースの導入は2024年にヘルスケア不正分析市場の約58%を占め、このセグメントを支配しました。医療提供者は、より迅速なスケーリング、請求システムとの強力な統合、初期インフラコストの低減を提供するため、クラウドプラットフォームを好みました。保険会社がネットワーク全体でリアルタイム監視と安全なデータ共有をサポートするSaaSベースの不正検出ツールに移行するにつれて、採用が増加しました。オンプレミスの導入は、厳格な内部データ管理ポリシーを持つ組織にとって関連性があり続けましたが、成長ペースは遅かったです。
- 例えば、Amazon Web Servicesは、そのクラウドプラットフォームを使用して、世界のトップ20の製薬会社のうち19社の医療ワークロードをサポートしています。
用途別
保険請求のレビューは2024年にヘルスケア不正分析市場の約52%を占め、リーダーの地位を保持しました。保険会社が虚偽の請求を減らし、払い戻し前にコーディングエラーを特定するために、前払いおよび後払いのレビューシステムが注目を集めました。厳格な規制監督と医療費の上昇により、支払者が自動レビューツールを採用するようになり、需要が高まりました。薬局の請求問題の検出と支払いの整合性ソリューションも、医療ネットワーク全体で薬の請求や過剰請求に関与する不正が一般化するにつれて成長しました。
主要な成長要因
増加する医療不正ケース
医療不正ケースが保険および提供者ネットワーク全体で急増し、組織は高度な分析ツールを採用するようになりました。支払者は異常な請求行動を迅速に検出し、虚偽の請求や身元の悪用に関連する財務損失を減らす方法を求めました。規制機関が監査ルールを厳格化し、より強力な監視システムを促進するにつれて、採用が増加しました。これらの条件は、不正分析を民間および公的な医療プログラムの中核要件として位置づけました。
- 例えば、CVSケアマークは2023年に約1億800万人のメンバーのために約23億件の薬局請求を処理し、悪用リスクにさらされる請求の規模を強調しました。
デジタル健康記録への移行
電子健康記録の利用拡大により、大規模なデータセットが作成され、より強力な不正検出が可能になりました。医療提供者は分析を活用して、患者情報の不一致、不適切なコーディング、重複した請求提出を特定しました。デジタルプラットフォームへの移行により、リアルタイムの監視が可能になり、手動レビューの遅延が減少しました。このシフトにより透明性が向上し、コンプライアンスが強化され、病院や保険会社全体で自動化された不正分析ツールの需要が加速しました。
- 例えば、Epicは3億2500万人以上の患者の電子記録を管理し、その相互運用性ネットワークを通じて病院や診療所間の大規模なデータ交換をサポートしています。
AIと機械学習の拡大
AIと機械学習モデルは、従来のシステムが見逃しがちな隠れた請求パターンを特定することで、不正検出の精度を向上させました。健康保険会社はMLベースのスコアリングシステムを採用して、高リスクの請求をフラグし、支払いエラーを減らしました。自動化された意思決定モデルは調査時間を短縮し、積極的な不正防止をサポートしました。これらの機能により、AI駆動の分析は市場の主要な成長促進要因となりました。
主要なトレンドと機会
クラウドベースの分析の成長
支払者とプロバイダーがレガシーシステムからスケーラブルな不正検出ツールに移行する中で、クラウドプラットフォームは強い支持を得ました。クラウド導入により設定コストが削減され、請求プラットフォームとの迅速な統合が可能になりました。リアルタイムのダッシュボードは、ステークホルダー間でのリスク分類とデータ共有をサポートしました。このトレンドは、安全で柔軟性があり、AI統合されたクラウド分析ソリューションを提供するベンダーにとって大きな機会を開きました。
- 例えば、Salesforce Health Cloud は、世界中の数百の医療およびライフサイエンス組織、合計で630以上の顧客によって積極的に使用されており、クラウドベースの患者エンゲージメント、ケアコーディネーション、およびデータ分析をサポートしています。
支払いの整合性への注力の増加
医療提供者は、増加する償還圧力のために支払いの正確性により強い注力を置きました。請求提出を検証し、コーディングの正確性を確認し、プロバイダーの行動を監視する分析ツールは急速に採用されました。支払者は、無駄な支出を削減し、償還ガイドラインへの準拠を確保するために統合プラットフォームを使用しました。このトレンドは、統一された支払いの整合性と不正防止技術を提供するベンダーに新たな機会を生み出しました。
- 例えば、Cotiviti の支払い精度スイートは、健康保険プランの請求審査サイクルを90日以上から5日未満に短縮することができます。
薬局不正検出の採用の増加
薬剤請求の誤用の増加と処方薬費用の高騰が、薬局請求監視における分析の需要を高めました。異常なリフィルパターン、規制物質の誤用、虚偽の薬局提出を検出するために設計されたシステムがより深く使用されるようになりました。健康保険プランは、薬局不正分析を損失を削減し、フォーミュラリー支出を管理するための高価値ツールと見なしました。このシフトは、専門的な分析プロバイダーにとって成長する機会を提供しました。
主要な課題
データプライバシーとセキュリティの懸念
医療データは非常に機密性が高く、不正分析プラットフォームは効果的なパフォーマンスのために大規模なデータセットへのアクセスを必要とします。これにより、データ共有、ネットワーク間アクセス、プライバシー法への準拠に関連する懸念が生じます。プロバイダーと保険会社は、強力な分析の採用と患者記録の厳格な保護をバランスさせる必要があります。これらの制約は導入を遅らせ、安全で準拠したインフラストラクチャの必要性を高めます。
複数のデータソースの統合の複雑さ
医療ネットワークは、多様なシステム、コーディング標準、請求フォーマットで運営されており、データ統合が難しいです。不正分析ツールは、正確な検出を提供するために一貫性のある高品質の入力を必要とします。病院、保険会社、薬局、サードパーティの管理者からのデータセットを統合することは、技術的な課題を生む可能性があります。この複雑さは導入を遅らせ、分析プラットフォームを採用する医療組織の運用コストを増加させます。
地域分析
北アメリカ
北アメリカは、2024年にヘルスケア不正分析市場の最大のシェアを約46%占めました。厳格な規制監督、先進的な保険システム、病院と支払者間の高いデジタル統合から強力な採用がありました。アメリカ合衆国は、不正請求件数の増加と主要保険会社によるAIベースの検出ツールの急速な使用により成長を牽引しました。カナダも、健康機関が監査プロセスを強化する中で分析の採用を拡大しました。医療ネットワークが無駄な支出を削減し、支払いの整合性を向上させることに焦点を当てる中で需要が増加しました。クラウド分析の広範な導入が、地域の強力な地位をさらに支えました。
ヨーロッパ
ヨーロッパは2024年にヘルスケア詐欺分析市場の約28%を占めました。国家の医療システムが不正な請求やコーディングエラーを特定するために予測分析を採用したことで成長が加速しました。ドイツ、イギリス、フランスなどの国々は詐欺防止の枠組みを強化し、保険機関全体でデジタル監視を推奨しました。この地域では、組織が強力なコンプライアンス機能を備えた柔軟なプラットフォームを求めたため、クラウドベースのソリューションへの関心が高まりました。国境を越えた医療活動の増加も、保険会社がより良い詐欺検出ツールに投資することを促しました。これらの要因は、公的および民間の医療ネットワーク全体での一貫した採用を支えました。
アジア太平洋
アジア太平洋は2024年にヘルスケア詐欺分析市場の約17%を占め、高い成長可能性を示しました。中国、インド、日本などの国々での健康保険の普及と急速なデジタル化が採用を促進しました。政府は増加する請求量を管理し、詐欺関連の損失を減らすために高度な分析に投資しました。病院や保険会社はAI対応プラットフォームを使用して異常な請求行動を検出し、コンプライアンスを強化しました。クラウドの使用が増えることで、スケーラブルな詐欺検出システムへのアクセスが改善されました。民間医療支出の増加と詐欺意識の高まりが、この地域の上昇軌道をさらに支えました。
ラテンアメリカ
ラテンアメリカは2024年にヘルスケア詐欺分析市場の約6%を占めました。成長は不正請求活動の増加と公的保険プログラムにおけるより強力な監視の必要性によって支えられました。ブラジルやメキシコなどの国々は、監査パフォーマンスを向上させ、金銭的損失を減らすためにデジタル詐欺監視プラットフォームを採用しました。この地域では、コスト効果の高い検出ツールを求める組織によってクラウドベースの分析の導入が増加しました。一部の国ではデジタルインフラの制限が進展を遅らせましたが、保険市場の拡大が分析主導の詐欺防止への安定した需要を生み出しました。
中東とアフリカ
中東とアフリカは2024年にヘルスケア詐欺分析市場の約3%を占めました。医療システムが近代化し、保険会社がデジタル請求処理プラットフォームを導入したことで採用が増加しました。湾岸地域の政府は、規制コンプライアンスを強化し、不正請求を検出するために分析に投資しました。アフリカは健康保険プログラムの拡大とデジタルヘルスイニシアチブの増加により徐々に進展を見せました。市場の成長は技術インフラの不均一性により穏やかでしたが、詐欺と浪費の認識が高まることで、より多くの組織が支払いの整合性を強化するために分析ツールを採用するようになりました。
市場セグメンテーション:
ソリューションタイプ別
導入モード別
用途別
- 保険請求のレビュー
- 薬局請求問題
- 支払いの整合性
- その他の用途
地理別
- 北アメリカ
- ヨーロッパ
- ドイツ
- フランス
- イギリス
- イタリア
- スペイン
- その他のヨーロッパ
- アジア太平洋
- 中国
- 日本
- インド
- 韓国
- 東南アジア
- その他のアジア太平洋
- ラテンアメリカ
- 中東・アフリカ
- GCC諸国
- 南アフリカ
- その他の中東およびアフリカ
競争環境
ヘルスケア詐欺分析市場には、Conduent, Inc、SAS Institute, Inc、Kyndryl、Optum, Inc、Wipro Limited、Cotiviti, Inc、EXL Service Holdings, Inc、HCL Technologies Limited、IBM、DXC Technologyなどの主要プレーヤーが含まれています。競争環境は、リアルタイムの詐欺検出を改善し、請求関連の漏れを減少させるために設計されたAI、機械学習、クラウドベースの分析プラットフォームへの強力な投資を反映しています。ベンダーは、支払いの整合性、自動化された請求レビュー、リスクスコアリングをサポートする統合ソリューションの開発に焦点を当てています。保険会社、政府の健康機関、大規模な病院ネットワークとの提携は、市場の範囲を拡大し、製品の採用を強化するのに役立ちます。多くの企業は、規制要件を満たすために、高度なデータ統合機能、予測モデリング、セキュアなクラウドインフラストラクチャを通じて提供を強化しています。スケーラブルで自動化された詐欺検出プラットフォームの需要の高まりは競争を激化させ続けており、プレーヤーはより高速な処理、より高い検出精度、既存のヘルスITシステムとの相互運用性の向上を通じて差別化を図っています。
Shape Your Report to Specific Countries or Regions & Enjoy 30% Off!
主要プレーヤー分析
最近の動向
- 2025年、Cotiviti, Inc.は、National Health Care Anti-Fraud Association (NHCAA) 年次トレーニング会議で、先進的なソリューションである360 Pattern Review™を発表しました。
- 2025年、DXC Technologyは、3年連続でForbes America’s Best Management Consulting Firms 2025リストに選ばれたことを発表しました。
- 2023年、Kyndrylは、ClaimSearch Israel Ltd.向けに包括的な技術ソリューションを備えた次世代の保険詐欺分析の展開を発表しました。
レポートのカバレッジ
この調査レポートは、ソリューションタイプ、導入モード、アプリケーションおよび地理に基づく詳細な分析を提供します。主要な市場プレーヤーの概要を提供し、彼らのビジネス、製品提供、投資、収益源、主要なアプリケーションについて詳述しています。さらに、競争環境、SWOT分析、現在の市場動向、主要な推進要因と制約についての洞察を含んでいます。また、近年の市場拡大を促進したさまざまな要因についても議論しています。レポートはまた、市場のダイナミクス、規制の状況、業界を形成する技術の進歩を探ります。外部要因や世界経済の変化が市場成長に与える影響を評価します。最後に、市場の複雑さを乗り越えるための新規参入者および既存企業への戦略的な推奨事項を提供します。
将来の展望
- AI駆動の不正検出モデルの採用が保険会社や病院で増加します。
- クラウドベースの分析プラットフォームは、組織がレガシーシステムから移行するにつれて拡大します。
- 支払いの遅延や不正損失を減らすために、リアルタイムの請求監視が標準になります。
- 予測分析は、請求サイクルの早い段階で高リスクパターンを特定するために、より深く活用されます。
- 薬剤請求の誤用が増加しているため、薬局の不正検出ツールが増加します。
- 電子健康記録との分析の統合により、データの正確性と洞察の質が向上します。
- 支払いの整合性プラットフォームは、不正検出システムと統合され、統一された監視が可能になります。
- 規制の圧力が強まり、プロバイダーは高度な不正防止ツールに投資することを促されます。
- 機械学習に基づく自動化により、支払者の手動レビューの作業負荷が軽減されます。
- デジタルヘルスエコシステムの拡大により、不正検出の精度を高める大規模なデータセットが作成されます。



