Visão Geral do Mercado
O tamanho do Mercado de Análise de Fraudes em Saúde foi avaliado em USD 2,92 bilhões em 2024 e prevê-se que atinja USD 16,4 bilhões até 2032, com um CAGR de 24,1% durante o período de previsão.
| ATRIBUTO DO RELATÓRIO |
DETALHES |
| Período Histórico |
2020-2023 |
| Ano Base |
2024 |
| Período de Previsão |
2025-2032 |
| Tamanho do Mercado de Análise de Fraudes em Saúde 2024 |
USD 2,92 bilhões |
| Mercado de Análise de Fraudes em Saúde, CAGR |
24,1% |
| Tamanho do Mercado de Análise de Fraudes em Saúde 2032 |
USD 16,4 bilhões |
O Mercado de Análise de Fraudes em Saúde inclui principais players como Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM e DXC Technology. Essas empresas fortalecem sua posição através de ferramentas de detecção de fraudes baseadas em IA, plataformas de análise em nuvem e soluções integradas de integridade de pagamentos que suportam o monitoramento de reivindicações em tempo real. A América do Norte permaneceu a região líder em 2024 com cerca de 46% de participação devido à supervisão regulatória rigorosa, forte adoção digital e implantação precoce de análises avançadas em redes de seguros. A Europa deteve cerca de 28% de participação, apoiada por sistemas nacionais de saúde que adotam tecnologias preditivas de detecção de fraudes e focadas em conformidade.
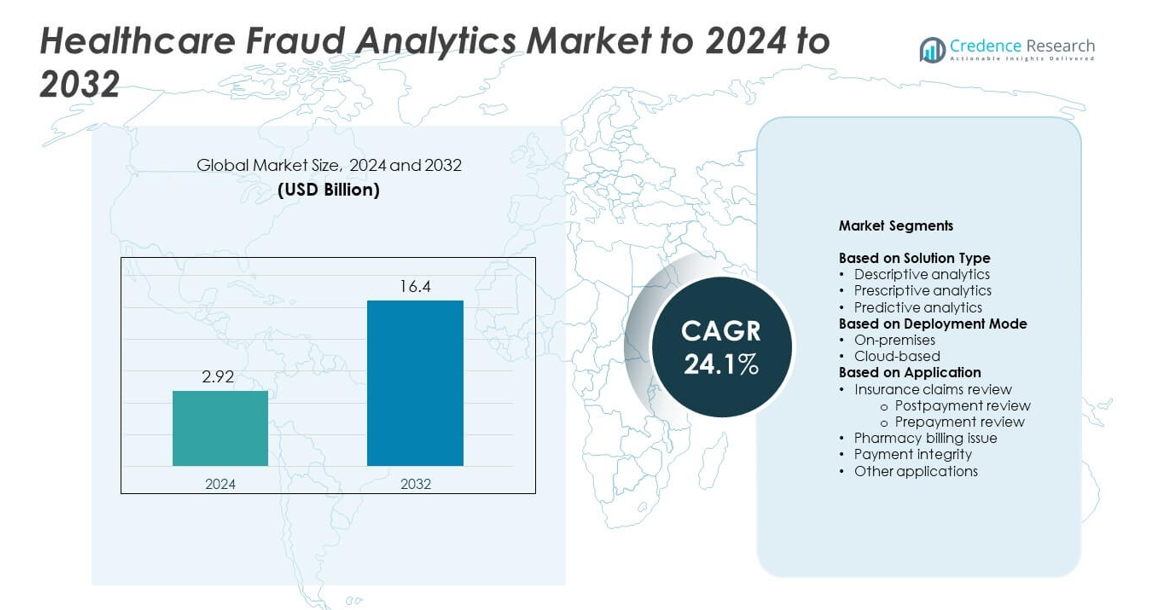
Insights do Mercado
- O Mercado de Análise de Fraudes em Saúde foi avaliado em USD 2,92 bilhões em 2024 e projeta-se que atinja USD 16,4 bilhões até 2032, crescendo a um CAGR de 24,1%.
- A forte demanda aumenta à medida que seguradoras e hospitais adotam análises para reduzir o aumento de reivindicações fraudulentas, com a revisão de reivindicações de seguros detendo cerca de 52% de participação em 2024.
- A detecção impulsionada por IA, migração para a nuvem e monitoramento em tempo real permanecem tendências-chave à medida que as organizações fortalecem a conformidade e reduzem vazamentos de pagamentos.
- A concorrência cresce à medida que grandes fornecedores aprimoram modelos preditivos e plataformas integradas de prevenção de fraudes, focando em precisão, automação e implantação escalável.
- A América do Norte liderou o mercado com cerca de 46% de participação em 2024, seguida pela Europa com 28%, enquanto a implantação baseada em nuvem deteve quase 58% de participação devido à escalabilidade mais rápida e menores custos de infraestrutura.
Access crucial information at unmatched prices!
Request your sample report today & start making informed decisions powered by Credence Research Inc.!
Download Sample
Análise de Segmentação de Mercado:
Por Tipo de Solução
A análise descritiva liderou o segmento de tipo de solução em 2024 com cerca de 46% de participação do Mercado de Análise de Fraudes em Saúde. Hospitais e seguradoras usaram modelos descritivos para detectar tendências de faturamento suspeitas e sinalizar padrões anormais de reivindicações em tempo real. O crescimento veio do aumento do volume de registros de saúde digitais e da necessidade de insights claros sobre atividades propensas a fraudes. A análise preditiva também se expandiu à medida que pagadores adotaram ferramentas de aprendizado de máquina para prever riscos de fraudes, enquanto a análise prescritiva ganhou atenção por orientar ações corretivas.
- Por exemplo, a análise de fraudes da SAS apoia o esquema BSKY (Biju Swasthya Kalyan Yojana) de Odisha, que oferece cobertura de saúde a mais de 3,56 crore (35,6 milhões) de titulares de cartão em uma rede de 9.509 hospitais
Por Modo de Implantação
A implantação baseada em nuvem dominou este segmento em 2024, com quase 58% de participação no Mercado de Análise de Fraudes em Saúde. Os provedores de saúde preferiram plataformas em nuvem porque oferecem escalabilidade mais rápida, integração mais forte com sistemas de sinistros e menores custos iniciais de infraestrutura. A adoção aumentou à medida que as seguradoras migraram para ferramentas de detecção de fraudes baseadas em SaaS que suportam monitoramento em tempo real e compartilhamento seguro de dados em redes. A implantação local permaneceu relevante para organizações com políticas internas rigorosas de controle de dados, mas cresceu em um ritmo mais lento.
- Por exemplo, a Amazon Web Services suporta cargas de trabalho de saúde para 19 das 20 principais empresas farmacêuticas globais usando sua plataforma em nuvem.
Por Aplicação
A revisão de sinistros de seguros manteve a posição de liderança em 2024, com cerca de 52% de participação no Mercado de Análise de Fraudes em Saúde. Tanto os sistemas de revisão pré-pagamento quanto pós-pagamento ganharam força à medida que as seguradoras trabalhavam para reduzir sinistros falsos e identificar erros de codificação antes do reembolso. A demanda aumentou devido à rigorosa supervisão regulatória e aos crescentes custos de saúde, o que levou os pagadores a adotar ferramentas de revisão automatizadas. A detecção de problemas de faturamento de farmácias e as soluções de integridade de pagamento também cresceram à medida que fraudes envolvendo sinistros de medicamentos e cobranças excessivas se tornaram mais comuns nas redes de saúde.
Principais Motores de Crescimento
Aumento dos casos de fraudes em saúde
Os casos de fraudes em saúde dispararam nas redes de seguradoras e provedores, levando as organizações a adotar ferramentas avançadas de análise. Os pagadores procuraram maneiras mais rápidas de detectar comportamentos anormais de sinistros e reduzir perdas financeiras ligadas a cobranças falsas e uso indevido de identidade. A adoção aumentou à medida que as agências reguladoras apertaram as regras de auditoria e promoveram sistemas de vigilância mais fortes. Essas condições posicionaram a análise de fraudes como um requisito central para programas de saúde privados e públicos.
- Por exemplo, a CVS Caremark processou cerca de 2,3 bilhões de sinistros de farmácias para aproximadamente 108 milhões de membros em 2023, destacando a escala de sinistros expostos ao risco de uso indevido.
Mudança para registros de saúde digitais
O uso crescente de registros eletrônicos de saúde criou grandes conjuntos de dados que apoiaram uma detecção de fraudes mais robusta. Os provedores de saúde utilizaram análises para identificar informações de pacientes incompatíveis, codificação inadequada e submissões de sinistros duplicados. A migração para plataformas digitais permitiu monitoramento em tempo real e reduziu atrasos na revisão manual. Essa mudança melhorou a transparência, fortaleceu a conformidade e acelerou a demanda por ferramentas automatizadas de análise de fraudes em hospitais e seguradoras.
- Por exemplo, a Epic gerencia registros eletrônicos para mais de 325 milhões de pacientes e apoia uma troca massiva de dados entre hospitais e clínicas através de sua rede de interoperabilidade.
Expansão da IA e aprendizado de máquina
Modelos de IA e aprendizado de máquina melhoraram a precisão da detecção de fraudes ao identificar padrões ocultos de cobrança que os sistemas tradicionais frequentemente perdiam. As seguradoras de saúde adotaram sistemas de pontuação baseados em ML para sinalizar sinistros de alto risco e reduzir erros de pagamento. Modelos de decisão automatizados ajudaram a encurtar o tempo de investigação e a apoiar a prevenção proativa de fraudes. Essas capacidades fizeram da análise impulsionada por IA um grande catalisador de crescimento no mercado.
Tendências e Oportunidades Principais
Crescimento da análise baseada em nuvem
As plataformas de nuvem ganharam forte tração à medida que pagadores e provedores mudaram de sistemas legados para ferramentas escaláveis de detecção de fraude. A implantação em nuvem reduziu os custos de configuração e permitiu uma integração mais rápida com plataformas de reivindicações. Painéis em tempo real apoiaram uma melhor classificação de risco e compartilhamento de dados entre as partes interessadas. Essa tendência abriu grandes oportunidades para fornecedores que oferecem soluções de análise em nuvem seguras, flexíveis e integradas com IA.
- Por exemplo, o Salesforce Health Cloud está em uso ativo por centenas de organizações de saúde e ciências da vida em todo o mundo—mais de 630 clientes no total—apoiando o engajamento de pacientes baseado em nuvem, coordenação de cuidados e análise de dados.
Foco crescente na integridade dos pagamentos
Os provedores de saúde colocaram um foco mais forte na precisão dos pagamentos devido ao aumento das pressões de reembolso. Ferramentas de análise que validavam submissões de reivindicações, verificavam a precisão da codificação e monitoravam o comportamento dos provedores viram rápida adoção. Os pagadores usaram plataformas integradas para cortar gastos desnecessários e garantir conformidade com as diretrizes de reembolso. Essa tendência criou novas oportunidades para fornecedores que oferecem tecnologia unificada de integridade de pagamentos e prevenção de fraudes.
- Por exemplo, o conjunto de precisão de pagamentos da Cotiviti pode reduzir os ciclos de revisão de reivindicações de mais de 90 dias para menos de cinco dias para planos de saúde.
Crescente adoção na detecção de fraudes em farmácias
O aumento do uso indevido de reivindicações de medicamentos e o aumento dos custos de prescrição impulsionaram a demanda por análises na supervisão de faturamento de farmácias. Sistemas projetados para detectar padrões incomuns de reabastecimento, uso indevido de substâncias controladas e submissões falsas de farmácias ganharam uso mais profundo. Os planos de saúde viam a análise de fraudes em farmácias como uma ferramenta de alto valor para reduzir perdas e gerenciar gastos com formulários. Essa mudança proporcionou uma oportunidade crescente para provedores de análises especializadas.
Desafios Principais
Preocupações com privacidade e segurança de dados
Os dados de saúde permanecem altamente sensíveis, e as plataformas de análise de fraudes exigem acesso a grandes conjuntos de dados para desempenho eficaz. Isso cria preocupações relacionadas ao compartilhamento de dados, acesso entre redes e conformidade com leis de privacidade. Provedores e seguradoras devem equilibrar a forte adoção de análises com a proteção rigorosa dos registros dos pacientes. Essas restrições retardam a implantação e aumentam a necessidade de infraestrutura segura e em conformidade.
Complexidade da integração de múltiplas fontes de dados
As redes de saúde operam com sistemas diversos, padrões de codificação e formatos de reivindicações, tornando a integração de dados difícil. As ferramentas de análise de fraudes precisam de entradas consistentes e de alta qualidade para fornecer detecção precisa. A fusão de conjuntos de dados de hospitais, seguradoras, farmácias e administradores terceirizados pode criar desafios técnicos. Essa complexidade atrasa a implementação e aumenta os custos operacionais para organizações de saúde que adotam plataformas de análise.
Análise Regional
América do Norte
A América do Norte deteve a maior participação do Mercado de Análise de Fraudes em Saúde em 2024, com cerca de 46%. A forte adoção veio da rigorosa supervisão regulatória, sistemas de seguros avançados e alta integração digital em hospitais e pagadores. Os Estados Unidos lideraram o crescimento devido ao aumento dos casos de reivindicações fraudulentas e ao rápido uso de ferramentas de detecção baseadas em IA por grandes seguradoras. O Canadá também expandiu sua adoção de análises à medida que as agências de saúde fortaleceram os processos de auditoria. A demanda aumentou à medida que as redes de saúde se concentraram em reduzir gastos desnecessários e melhorar a integridade dos pagamentos. A ampla implantação de análises em nuvem apoiou ainda mais a forte posição da região.
Europa
A Europa representou quase 28% da participação do Mercado de Análise de Fraudes em Saúde em 2024. O crescimento acelerou à medida que os sistemas de saúde nacionais adotaram análises preditivas para identificar erros de faturamento e codificação inadequados. Países como Alemanha, Reino Unido e França fortaleceram as estruturas de prevenção de fraudes e incentivaram o monitoramento digital em órgãos de seguros. A região viu um crescente interesse em soluções baseadas em nuvem, à medida que as organizações buscavam plataformas flexíveis com fortes recursos de conformidade. O aumento das atividades de saúde transfronteiriças também levou os seguradores a investir em melhores ferramentas de detecção de fraudes. Esses fatores apoiaram a adoção consistente em redes de saúde públicas e privadas.
Ásia-Pacífico
A Ásia-Pacífico capturou cerca de 17% da participação do Mercado de Análise de Fraudes em Saúde em 2024 e mostrou alto potencial de crescimento. A expansão da cobertura de seguros de saúde e a rápida digitalização em países como China, Índia e Japão impulsionaram a adoção. Os governos investiram em análises avançadas para gerenciar o aumento dos volumes de reivindicações e reduzir as perdas relacionadas a fraudes. Hospitais e seguradoras usaram plataformas habilitadas por IA para detectar comportamentos de faturamento incomuns e fortalecer a conformidade. O aumento do uso de nuvem melhorou o acesso a sistemas escaláveis de detecção de fraudes. O aumento dos gastos com saúde privada e a crescente conscientização sobre fraudes apoiaram ainda mais a trajetória ascendente da região.
América Latina
A América Latina detinha cerca de 6% da participação do Mercado de Análise de Fraudes em Saúde em 2024. O crescimento foi apoiado pelo aumento da atividade de reivindicações fraudulentas e pela necessidade de uma supervisão mais rigorosa nos programas de seguro público. Países como Brasil e México adotaram plataformas digitais de monitoramento de fraudes para melhorar o desempenho de auditoria e reduzir perdas monetárias. A região viu um aumento na implantação de análises baseadas em nuvem, à medida que as organizações buscavam ferramentas de detecção econômicas. A infraestrutura digital limitada em algumas nações desacelerou o progresso, mas os mercados de seguros em expansão criaram uma demanda constante por prevenção de fraudes impulsionada por análises.
Médio Oriente e África
O Médio Oriente e África representaram quase 3% da participação do Mercado de Análise de Fraudes em Saúde em 2024. A adoção cresceu à medida que os sistemas de saúde se modernizaram e os seguradores introduziram plataformas digitais de processamento de reivindicações. Governos na região do Golfo investiram em análises para fortalecer a conformidade regulatória e detectar faturamentos inadequados. A África mostrou progresso gradual com a expansão dos programas de seguro de saúde e o aumento das iniciativas de saúde digital. O crescimento do mercado permaneceu moderado devido à infraestrutura tecnológica desigual, mas a crescente conscientização sobre fraudes e desperdícios incentivou mais organizações a adotar ferramentas analíticas para uma integridade de pagamento mais forte.
Segmentações do Mercado:
Por Tipo de Solução
- Análise descritiva
- Análise prescritiva
- Análise preditiva
Por Modo de Implementação
- No local
- Baseado em nuvem
Por Aplicação
- Revisão de reivindicações de seguro
- Revisão pós-pagamento
- Revisão pré-pagamento
- Problema de faturamento de farmácia
- Integridade de pagamento
- Outras aplicações
Por Geografia
- América do Norte
- Europa
- Alemanha
- França
- Reino Unido
- Itália
- Espanha
- Resto da Europa
- Ásia-Pacífico
- China
- Japão
- Índia
- Coreia do Sul
- Sudeste Asiático
- Resto da Ásia-Pacífico
- América Latina
- Brasil
- Argentina
- Resto da América Latina
- Oriente Médio & África
- Países do GCC
- África do Sul
- Resto do Oriente Médio e África
Paisagem Competitiva
O Mercado de Análise de Fraudes em Saúde apresenta grandes players como Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM e DXC Technology. O cenário competitivo reflete um forte investimento em IA, aprendizado de máquina e plataformas de análise baseadas em nuvem, projetadas para melhorar a detecção de fraudes em tempo real e reduzir vazamentos relacionados a reivindicações. Os fornecedores se concentram no desenvolvimento de soluções integradas que apoiam a integridade dos pagamentos, a revisão automatizada de reivindicações e a pontuação de risco. Parcerias com seguradoras, agências governamentais de saúde e grandes redes hospitalares ajudam a expandir o alcance do mercado e fortalecer a adoção de produtos. Muitas empresas aprimoram suas ofertas por meio de capacidades avançadas de integração de dados, modelagem preditiva e infraestrutura de nuvem segura para atender aos requisitos regulatórios. A crescente demanda por plataformas escaláveis e automatizadas de detecção de fraudes continua a intensificar a concorrência, incentivando os players a se diferenciarem por meio de processamento mais rápido, maior precisão de detecção e melhor interoperabilidade com os sistemas de TI de saúde existentes.
Shape Your Report to Specific Countries or Regions & Enjoy 30% Off!
Análise dos Principais Players
Desenvolvimentos Recentes
- Em 2025, a Cotiviti, Inc. apresentou sua solução avançada, 360 Pattern Review™, na Conferência Anual de Treinamento da National Health Care Anti-Fraud Association (NHCAA).
- Em 2025, a DXC Technology anunciou que foi nomeada para a prestigiosa lista da Forbes das Melhores Empresas de Consultoria de Gestão da América de 2025 pelo terceiro ano consecutivo.
- Em 2023, a Kyndryl anunciou a implementação de uma nova geração de análises de fraudes em seguros com uma solução tecnológica abrangente para a ClaimSearch Israel Ltd.
Abrangência do Relatório
O relatório de pesquisa oferece uma análise aprofundada baseada em Tipo de Solução, Modo de Implementação, Aplicação e Geografia. Detalha os principais players do mercado, fornecendo uma visão geral de seus negócios, ofertas de produtos, investimentos, fontes de receita e principais aplicações. Além disso, o relatório inclui insights sobre o ambiente competitivo, análise SWOT, tendências atuais do mercado, bem como os principais impulsionadores e restrições. Além disso, discute vários fatores que impulsionaram a expansão do mercado nos últimos anos. O relatório também explora a dinâmica do mercado, cenários regulatórios e avanços tecnológicos que estão moldando a indústria. Avalia o impacto de fatores externos e mudanças econômicas globais no crescimento do mercado. Por fim, fornece recomendações estratégicas para novos entrantes e empresas estabelecidas navegarem pelas complexidades do mercado.
Perspectivas Futuras
- A adoção de modelos de detecção de fraude impulsionados por IA crescerá entre seguradoras e hospitais.
- Plataformas de análise baseadas em nuvem se expandirão à medida que as organizações migram de sistemas legados.
- O monitoramento de reivindicações em tempo real se tornará padrão para reduzir atrasos nos pagamentos e perdas por fraude.
- A análise preditiva terá um uso mais profundo para identificar padrões de alto risco mais cedo no ciclo de reivindicações.
- As ferramentas de detecção de fraude em farmácias aumentarão devido ao uso indevido crescente de faturamento de medicamentos.
- A integração de análises com registros eletrônicos de saúde melhorará a precisão dos dados e a qualidade das percepções.
- As plataformas de integridade de pagamentos se fundirão com sistemas de detecção de fraude para uma supervisão unificada.
- A pressão regulatória se intensificará, levando os provedores a investir em ferramentas avançadas de prevenção de fraude.
- A automação baseada em aprendizado de máquina reduzirá a carga de trabalho de revisão manual para pagadores.
- A expansão dos ecossistemas de saúde digital criará conjuntos de dados maiores que aprimoram a precisão da detecção de fraude.




