Обзор рынка
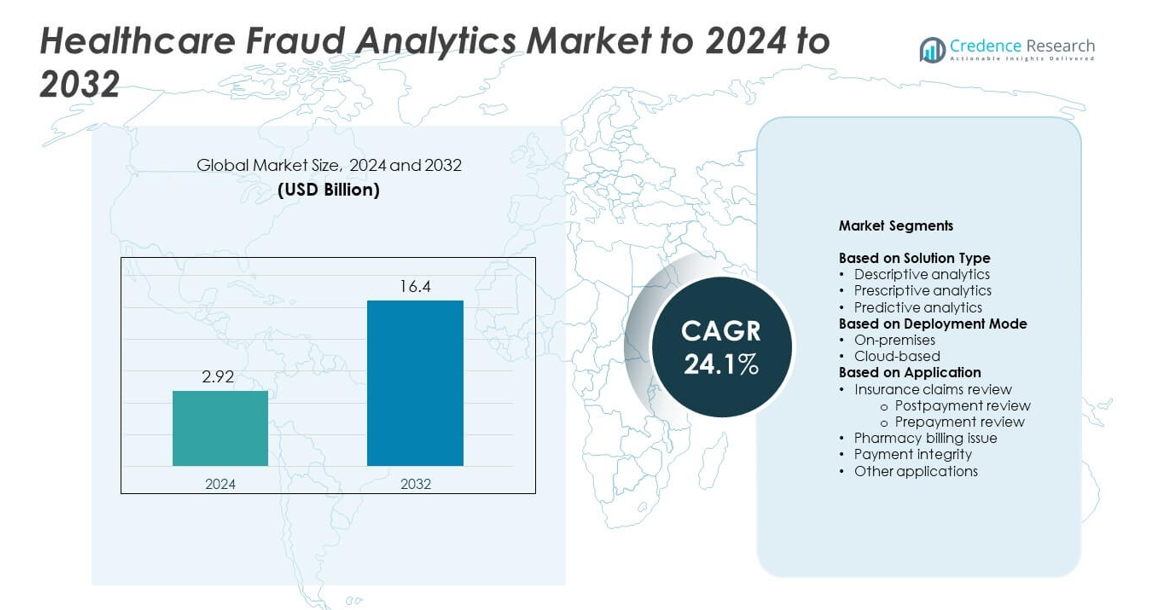
Размер рынка аналитики мошенничества в здравоохранении оценивался в 2,92 миллиарда долларов США в 2024 году и, как ожидается, достигнет 16,4 миллиарда долларов США к 2032 году, при среднегодовом темпе роста (CAGR) 24,1% в течение прогнозируемого периода.
| АТРИБУТ ОТЧЕТА |
ДЕТАЛИ |
| Исторический период |
2020-2023 |
| Базовый год |
2024 |
| Прогнозируемый период |
2025-2032 |
| Размер рынка аналитики мошенничества в здравоохранении 2024 |
2,92 миллиарда долларов США |
| Рынок аналитики мошенничества в здравоохранении, CAGR |
24,1% |
| Размер рынка аналитики мошенничества в здравоохранении 2032 |
16,4 миллиарда долларов США |
Рынок аналитики мошенничества в здравоохранении включает ключевых игроков, таких как Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM и DXC Technology. Эти компании укрепляют свои позиции с помощью инструментов обнаружения мошенничества на базе ИИ, облачных аналитических платформ и интегрированных решений для обеспечения целостности платежей, которые поддерживают мониторинг заявок в режиме реального времени. Северная Америка оставалась ведущим регионом в 2024 году с долей около 46% благодаря строгому нормативному контролю, сильному цифровому внедрению и раннему развертыванию передовой аналитики в страховых сетях. Европа занимала около 28% доли, поддерживаемая национальными системами здравоохранения, внедряющими технологии прогнозирования мошенничества и ориентированные на соблюдение нормативных требований.
Анализ рынка
- Рынок аналитики мошенничества в здравоохранении оценивался в 2,92 миллиарда долларов США в 2024 году и, как ожидается, достигнет 16,4 миллиарда долларов США к 2032 году, при среднегодовом темпе роста (CAGR) 24,1%.
- Сильный спрос растет, поскольку страховщики и больницы внедряют аналитику для снижения растущих мошеннических заявок, при этом обзор страховых заявок занимал около 52% доли в 2024 году.
- Обнаружение на основе ИИ, миграция в облако и мониторинг в реальном времени остаются ключевыми тенденциями, поскольку организации укрепляют соблюдение нормативных требований и снижают утечки платежей.
- Конкуренция растет, поскольку крупные поставщики улучшают прогнозные модели и интегрированные платформы предотвращения мошенничества, сосредотачиваясь на точности, автоматизации и масштабируемом развертывании.
- Северная Америка возглавила рынок с долей около 46% в 2024 году, за ней следует Европа с 28%, в то время как облачное развертывание занимало почти 58% доли благодаря более быстрому масштабированию и снижению затрат на инфраструктуру.
Access crucial information at unmatched prices!
Request your sample report today & start making informed decisions powered by Credence Research Inc.!
Download Sample
Анализ сегментации рынка:
По типу решения
Описательная аналитика возглавила сегмент типа решения в 2024 году с долей около 46% на рынке аналитики мошенничества в здравоохранении. Больницы и страховщики использовали описательные модели для обнаружения подозрительных тенденций в выставлении счетов и выявления аномальных шаблонов заявок в режиме реального времени. Рост был обусловлен увеличением объема цифровых медицинских записей и потребностью в четких представлениях о деятельности, подверженной мошенничеству. Прогнозная аналитика также расширилась, поскольку плательщики внедряли инструменты машинного обучения для прогнозирования рисков мошенничества, в то время как предписывающая аналитика привлекла внимание для руководства корректирующими действиями.
- Например, аналитика мошенничества SAS поддерживает схему BSKY (Biju Swasthya Kalyan Yojana) в Одише, которая предоставляет медицинское покрытие более чем 3,56 крор (35,6 миллиона) держателям карт в сети из 9 509 больниц.
По режиму развертывания
Облачное развертывание доминировало в этом сегменте в 2024 году с долей почти 58% на рынке аналитики мошенничества в здравоохранении. Медицинские учреждения предпочитали облачные платформы, так как они предлагали более быстрое масштабирование, более сильную интеграцию с системами претензий и более низкие начальные затраты на инфраструктуру. Принятие увеличилось, поскольку страховщики перешли на инструменты обнаружения мошенничества на основе SaaS, которые поддерживают мониторинг в реальном времени и безопасный обмен данными в сетях. Развертывание на месте оставалось актуальным для организаций с жесткими внутренними политиками контроля данных, но росло более медленными темпами.
- Например, Amazon Web Services поддерживает рабочие нагрузки в здравоохранении для 19 из 20 крупнейших мировых фармацевтических компаний, используя свою облачную платформу.
По применению
Проверка страховых претензий занимала лидирующую позицию в 2024 году с долей около 52% на рынке аналитики мошенничества в здравоохранении. Системы проверки до и после оплаты набирали популярность, поскольку страховщики стремились уменьшить количество ложных претензий и выявлять ошибки кодирования до возмещения. Спрос вырос из-за строгого нормативного надзора и роста затрат на здравоохранение, что подтолкнуло плательщиков к принятию автоматизированных инструментов проверки. Обнаружение проблем с выставлением счетов в аптеках и решения для обеспечения целостности платежей также выросли, поскольку мошенничество, связанное с претензиями на лекарства и завышением счетов, стало более распространенным в сетях здравоохранения.
Ключевые факторы роста
Рост случаев мошенничества в здравоохранении
Случаи мошенничества в здравоохранении резко возросли в сетях страхования и поставщиков, что побудило организации принять передовые аналитические инструменты. Плательщики искали более быстрые способы обнаружения аномального поведения при подаче претензий и сокращения финансовых потерь, связанных с ложным выставлением счетов и злоупотреблением идентификацией. Принятие увеличилось, поскольку регулирующие органы ужесточили правила аудита и продвигали более сильные системы наблюдения. Эти условия сделали аналитику мошенничества основным требованием как для частных, так и для государственных программ здравоохранения.
- Например, CVS Caremark обработала около 2,3 миллиарда фармацевтических претензий для примерно 108 миллионов участников в 2023 году, что подчеркивает масштаб претензий, подверженных риску злоупотребления.
Переход к цифровым медицинским записям
Рост использования электронных медицинских записей создал большие наборы данных, которые поддерживали более сильное обнаружение мошенничества. Медицинские учреждения использовали аналитику для выявления несоответствий в информации о пациентах, неправильного кодирования и дублирования подачи претензий. Переход на цифровые платформы позволил осуществлять мониторинг в реальном времени и сократил задержки ручной проверки. Этот сдвиг улучшил прозрачность, укрепил соблюдение нормативных требований и ускорил спрос на автоматизированные инструменты аналитики мошенничества в больницах и у страховщиков.
- Например, Epic управляет электронными записями более чем 325 миллионов пациентов и поддерживает массовый обмен данными между больницами и клиниками через свою сеть совместимости.
Расширение ИИ и машинного обучения
Модели ИИ и машинного обучения улучшили точность обнаружения мошенничества, выявляя скрытые шаблоны выставления счетов, которые традиционные системы часто упускали. Страховщики здоровья приняли системы оценки на основе машинного обучения для выявления претензий с высоким риском и сокращения ошибок в платежах. Автоматизированные модели принятия решений помогли сократить время расследования и поддержать проактивное предотвращение мошенничества. Эти возможности сделали аналитику, основанную на ИИ, основным катализатором роста на рынке.
Ключевые тенденции и возможности
Рост облачной аналитики
Облачные платформы получили широкое распространение, так как плательщики и поставщики услуг перешли от устаревших систем к масштабируемым инструментам обнаружения мошенничества. Облачное развертывание сократило затраты на установку и обеспечило более быструю интеграцию с платформами обработки заявок. Панели реального времени поддерживали лучшее классифицирование рисков и обмен данными между заинтересованными сторонами. Эта тенденция открыла большие возможности для поставщиков, предлагающих безопасные, гибкие и интегрированные с ИИ облачные аналитические решения.
- Например, Salesforce Health Cloud активно используется сотнями организаций здравоохранения и наук о жизни по всему миру — всего более 630 клиентов — поддерживая облачное взаимодействие с пациентами, координацию ухода и анализ данных.
Увеличение внимания к целостности платежей
Поставщики медицинских услуг уделили больше внимания точности платежей из-за растущего давления на возмещение расходов. Аналитические инструменты, которые проверяли подачу заявок, проверяли точность кодирования и отслеживали поведение поставщиков, быстро внедрялись. Плательщики использовали интегрированные платформы для сокращения ненужных расходов и обеспечения соблюдения руководящих принципов возмещения. Эта тенденция создала новые возможности для поставщиков, предлагающих унифицированные технологии целостности платежей и предотвращения мошенничества.
- Например, пакет точности платежей Cotiviti может сократить циклы проверки заявок с более чем 90 дней до менее чем пяти дней для планов здравоохранения.
Растущее внедрение в обнаружении мошенничества в аптеках
Растущее злоупотребление заявками на лекарства и растущие затраты на рецепты увеличили спрос на аналитику в надзоре за аптечными счетами. Системы, разработанные для обнаружения необычных паттернов повторных заполнений, злоупотребления контролируемыми веществами и ложных заявок от аптек, получили более широкое использование. Планы здравоохранения рассматривали аналитику мошенничества в аптеках как инструмент высокой ценности для сокращения убытков и управления расходами на формуляр. Этот сдвиг предоставил растущую возможность для специализированных поставщиков аналитики.
Ключевые вызовы
Проблемы конфиденциальности и безопасности данных
Данные в области здравоохранения остаются крайне чувствительными, и платформы аналитики мошенничества требуют доступа к большим наборам данных для эффективной работы. Это создает проблемы, связанные с обменом данными, доступом через сети и соблюдением законов о конфиденциальности. Поставщики и страховщики должны балансировать между активным внедрением аналитики и строгой защитой записей пациентов. Эти ограничения замедляют развертывание и увеличивают потребность в безопасной, соответствующей инфраструктуре.
Сложность интеграции множества источников данных
Сети здравоохранения работают с разнообразными системами, стандартами кодирования и форматами заявок, что затрудняет интеграцию данных. Инструменты аналитики мошенничества нуждаются в последовательных и высококачественных входных данных для точного обнаружения. Объединение наборов данных из больниц, страховщиков, аптек и сторонних администраторов может создать технические проблемы. Эта сложность задерживает внедрение и увеличивает операционные расходы для организаций здравоохранения, внедряющих аналитические платформы.
Региональный анализ
Северная Америка
Северная Америка занимала наибольшую долю на рынке аналитики мошенничества в здравоохранении в 2024 году с около 46%. Сильное внедрение было обусловлено строгим нормативным надзором, передовыми страховыми системами и высокой цифровой интеграцией в больницах и у плательщиков. США возглавили рост из-за увеличения случаев мошеннических заявок и быстрого использования инструментов обнаружения на основе ИИ крупными страховщиками. Канада также расширила внедрение аналитики, так как агентства здравоохранения усилили процессы аудита. Спрос увеличился, так как сети здравоохранения сосредоточились на сокращении ненужных расходов и улучшении целостности платежей. Широкое развертывание облачной аналитики дополнительно поддержало сильные позиции региона.
Европа
Европа составляла почти 28% доли рынка аналитики мошенничества в здравоохранении в 2024 году. Рост ускорился, поскольку национальные системы здравоохранения внедрили предиктивную аналитику для выявления неправильного выставления счетов и ошибок кодирования. Такие страны, как Германия, Великобритания и Франция, укрепили структуры предотвращения мошенничества и поощряли цифровой мониторинг в страховых органах. В регионе наблюдался рост интереса к облачным решениям, поскольку организации искали гибкие платформы с сильными функциями соответствия. Увеличение трансграничной деятельности в области здравоохранения также подтолкнуло страховщиков к инвестициям в улучшенные инструменты обнаружения мошенничества. Эти факторы поддерживали постоянное внедрение в государственных и частных сетях здравоохранения.
Азиатско-Тихоокеанский регион
Азиатско-Тихоокеанский регион занял около 17% доли рынка аналитики мошенничества в здравоохранении в 2024 году и показал высокий потенциал роста. Расширение страхового покрытия и быстрая цифровизация в таких странах, как Китай, Индия и Япония, способствовали внедрению. Правительства инвестировали в передовую аналитику для управления растущими объемами заявок и снижения убытков, связанных с мошенничеством. Больницы и страховщики использовали платформы с поддержкой ИИ для выявления необычного поведения при выставлении счетов и укрепления соответствия. Увеличение использования облачных технологий улучшило доступ к масштабируемым системам обнаружения мошенничества. Растущие частные расходы на здравоохранение и повышение осведомленности о мошенничестве дополнительно поддерживали восходящую траекторию региона.
Латинская Америка
Латинская Америка занимала около 6% доли рынка аналитики мошенничества в здравоохранении в 2024 году. Рост поддерживался увеличением активности мошеннических заявок и необходимостью усиленного надзора в государственных страховых программах. Такие страны, как Бразилия и Мексика, внедрили цифровые платформы мониторинга мошенничества для улучшения аудиторской деятельности и снижения денежных потерь. В регионе наблюдалось увеличение развертывания облачной аналитики, поскольку организации искали экономически эффективные инструменты обнаружения. Ограниченная цифровая инфраструктура в некоторых странах замедляла прогресс, но расширяющиеся страховые рынки создавали стабильный спрос на аналитику, направленную на предотвращение мошенничества.
Ближний Восток и Африка
Ближний Восток и Африка составляли почти 3% доли рынка аналитики мошенничества в здравоохранении в 2024 году. Внедрение росло по мере модернизации систем здравоохранения и введения страховщиками платформ цифровой обработки заявок. Правительства в странах Персидского залива инвестировали в аналитику для укрепления регуляторного соответствия и выявления неправильного выставления счетов. Африка демонстрировала постепенный прогресс с расширением программ медицинского страхования и ростом инициатив в области цифрового здравоохранения. Рост рынка оставался умеренным из-за неравномерной технологической инфраструктуры, но повышение осведомленности о мошенничестве и расточительстве побуждало больше организаций внедрять аналитические инструменты для укрепления целостности платежей.
Сегментация рынка:
По типу решения
- Описательная аналитика
- Предписывающая аналитика
- Предиктивная аналитика
По способу развертывания
По применению
- Проверка страховых заявок
- Проверка после оплаты
- Проверка до оплаты
- Проблемы с выставлением счетов в аптеках
- Целостность платежей
- Другие приложения
По географии
- Северная Америка
- Европа
- Германия
- Франция
- Великобритания
- Италия
- Испания
- Остальная Европа
- Азиатско-Тихоокеанский регион
- Китай
- Япония
- Индия
- Южная Корея
- Юго-Восточная Азия
- Остальная часть Азиатско-Тихоокеанского региона
- Латинская Америка
- Бразилия
- Аргентина
- Остальная часть Латинской Америки
- Ближний Восток и Африка
- Страны ССАГПЗ
- Южная Африка
- Остальная часть Ближнего Востока и Африки
Конкурентная среда
Рынок аналитики мошенничества в здравоохранении включает таких крупных игроков, как Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM и DXC Technology. Конкурентная среда отражает значительные инвестиции в ИИ, машинное обучение и облачные аналитические платформы, предназначенные для улучшения обнаружения мошенничества в реальном времени и сокращения утечек, связанных с претензиями. Поставщики сосредоточены на разработке интегрированных решений, поддерживающих целостность платежей, автоматизированный обзор претензий и оценку рисков. Партнерства со страховщиками, государственными агентствами здравоохранения и крупными больничными сетями помогают расширить охват рынка и укрепить внедрение продуктов. Многие компании улучшают свои предложения за счет расширенных возможностей интеграции данных, прогнозного моделирования и безопасной облачной инфраструктуры для соблюдения нормативных требований. Растущий спрос на масштабируемые и автоматизированные платформы обнаружения мошенничества продолжает усиливать конкуренцию, побуждая игроков выделяться за счет более быстрого процесса, более высокой точности обнаружения и улучшенной совместимости с существующими ИТ-системами здравоохранения.
Shape Your Report to Specific Countries or Regions & Enjoy 30% Off!
Анализ ключевых игроков
Последние события
- В 2025 году Cotiviti, Inc. представила свое передовое решение 360 Pattern Review™ на ежегодной учебной конференции Национальной ассоциации борьбы с мошенничеством в здравоохранении (NHCAA).
- В 2025 году DXC Technology объявила, что была включена в престижный список Forbes America’s Best Management Consulting Firms 2025 третий год подряд.
- В 2023 году Kyndryl объявила о развертывании нового поколения аналитики страхового мошенничества с комплексным технологическим решением для ClaimSearch Israel Ltd.
Объем отчета
Исследовательский отчет предлагает углубленный анализ на основе типа решения, режима развертывания, приложения и географии. Он подробно описывает ведущих игроков рынка, предоставляя обзор их бизнеса, продуктовых предложений, инвестиций, источников дохода и ключевых приложений. Кроме того, отчет включает в себя информацию о конкурентной среде, SWOT-анализ, текущие рыночные тенденции, а также основные движущие силы и ограничения. Более того, он обсуждает различные факторы, которые способствовали расширению рынка в последние годы. Отчет также исследует рыночную динамику, нормативные сценарии и технологические достижения, формирующие отрасль. Он оценивает влияние внешних факторов и глобальных экономических изменений на рост рынка. Наконец, он предоставляет стратегические рекомендации для новых участников и устоявшихся компаний по навигации в сложностях рынка.
Перспективы на будущее
- Внедрение моделей обнаружения мошенничества на основе ИИ будет расти среди страховщиков и больниц.
- Платформы аналитики на основе облачных технологий будут расширяться по мере перехода организаций от устаревших систем.
- Мониторинг заявок в реальном времени станет стандартом для сокращения задержек выплат и потерь от мошенничества.
- Прогнозная аналитика будет использоваться глубже для выявления высокорисковых моделей на ранних этапах цикла заявок.
- Инструменты обнаружения мошенничества в аптеке будут расти из-за увеличения злоупотреблений при выставлении счетов за лекарства.
- Интеграция аналитики с электронными медицинскими записями улучшит точность данных и качество аналитических выводов.
- Платформы обеспечения целостности платежей объединятся с системами обнаружения мошенничества для единого надзора.
- Регуляторное давление усилится, побуждая поставщиков инвестировать в передовые инструменты предотвращения мошенничества.
- Автоматизация на основе машинного обучения сократит нагрузку на ручную проверку для плательщиков.
- Расширение экосистем цифрового здравоохранения создаст более крупные наборы данных, которые улучшат точность обнаружения мошенничества.




