Marknadsöversikt
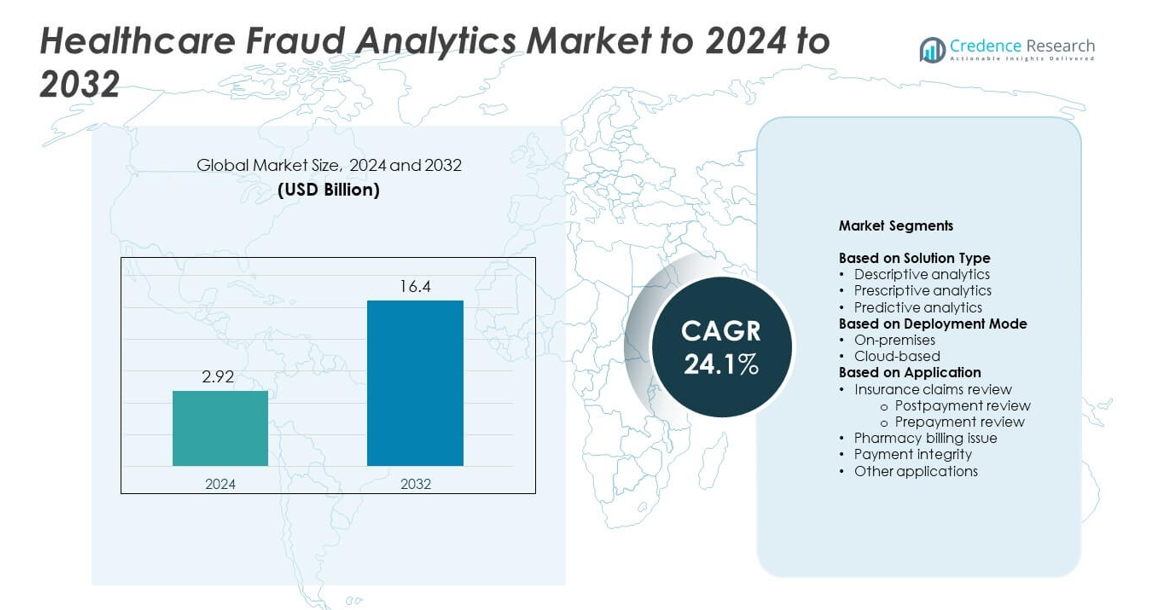
Marknaden för Healthcare Fraud Analytics värderades till 2,92 miljarder USD år 2024 och förväntas nå 16,4 miljarder USD år 2032, med en CAGR på 24,1% under prognosperioden.
| RAPPORTATTRIBUT |
DETALJER |
| Historisk period |
2020-2023 |
| Basår |
2024 |
| Prognosperiod |
2025-2032 |
| Marknadsstorlek för Healthcare Fraud Analytics 2024 |
2,92 miljarder USD |
| Marknad för Healthcare Fraud Analytics, CAGR |
24,1% |
| Marknadsstorlek för Healthcare Fraud Analytics 2032 |
16,4 miljarder USD |
Marknaden för Healthcare Fraud Analytics inkluderar nyckelaktörer som Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM och DXC Technology. Dessa företag stärker sin position genom AI-baserade verktyg för bedrägeridetektion, molnanalyseplattformar och integrerade betalningslösningar som stödjer realtidsövervakning av krav. Nordamerika förblev den ledande regionen år 2024 med cirka 46% andel på grund av strikt reglering, stark digital adoption och tidig implementering av avancerad analys inom försäkringsnätverk. Europa hade cirka 28% andel, stödd av nationella hälsosystem som antar prediktiv bedrägeridetektion och teknik fokuserad på efterlevnad.
Marknadsinsikter
- Marknaden för Healthcare Fraud Analytics värderades till 2,92 miljarder USD år 2024 och förväntas nå 16,4 miljarder USD år 2032, med en tillväxttakt på 24,1%.
- Stark efterfrågan ökar när försäkringsbolag och sjukhus antar analys för att minska ökande bedrägerikrav, med granskning av försäkringskrav som hade cirka 52% andel år 2024.
- AI-driven detektion, molnmigration och realtidsövervakning förblir viktiga trender när organisationer stärker efterlevnad och minskar betalningsläckage.
- Konkurrensen ökar när stora leverantörer förbättrar prediktiva modeller och integrerade plattformar för bedrägeriförebyggande, med fokus på noggrannhet, automatisering och skalbar implementering.
- Nordamerika ledde marknaden med cirka 46% andel år 2024, följt av Europa med 28%, medan molnbaserad implementering hade nästan 58% andel tack vare snabbare skalning och lägre infrastrukturkostnader.
Access crucial information at unmatched prices!
Request your sample report today & start making informed decisions powered by Credence Research Inc.!
Download Sample
Marknadssegmenteringsanalys:
Efter lösningstyp
Deskriptiv analys ledde segmentet för lösningstyp år 2024 med cirka 46% andel av marknaden för Healthcare Fraud Analytics. Sjukhus och försäkringsbolag använde deskriptiva modeller för att upptäcka misstänkta faktureringsmönster och flagga onormala kravmönster i realtid. Tillväxten kom från den ökande volymen av digitala hälsoregister och behovet av tydliga insikter i bedrägeriutsatta aktiviteter. Prediktiv analys expanderade också när betalare antog maskininlärningsverktyg för att förutsäga bedrägeririsker, medan preskriptiv analys fick uppmärksamhet för att vägleda korrigerande åtgärder.
- Till exempel stöder SAS bedrägerianalys Odishas BSKY (Biju Swasthya Kalyan Yojana) program, som ger sjukvårdstäckning till över 3,56 crore (35,6 miljoner) kortinnehavare över ett nätverk av 9 509 sjukhus
Efter distributionssätt
Molnbaserad distribution dominerade detta segment 2024 med nästan 58% av marknadsandelen för Healthcare Fraud Analytics. Sjukvårdsleverantörer föredrog molnplattformar eftersom de erbjuder snabbare skalning, starkare integration med ersättningssystem och lägre initiala infrastrukturkostnader. Antagandet ökade när försäkringsbolag övergick till SaaS-baserade bedrägeridetektionsverktyg som stöder realtidsövervakning och säker datadelning över nätverk. Lokal distribution förblev relevant för organisationer med strikta interna datakontrollpolicys men växte i en långsammare takt.
- Till exempel stöder Amazon Web Services sjukvårdsarbetsbelastningar för 19 av de 20 största globala läkemedelsföretagen med sin molnplattform.
Efter tillämpning
Granskning av försäkringsanspråk hade den ledande positionen 2024 med cirka 52% av marknadsandelen för Healthcare Fraud Analytics. Både förhands- och efterhandsgranskningssystem fick dragkraft när försäkringsbolag arbetade för att minska falska anspråk och identifiera kodningsfel före ersättning. Efterfrågan ökade på grund av strikt regulatorisk övervakning och stigande sjukvårdskostnader, vilket pressade betalare att anta automatiserade granskningsverktyg. Upptäckt av apoteksfakturering och betalningsintegritetslösningar växte också när bedrägerier som involverar läkemedelsanspråk och överfakturering blev vanligare över sjukvårdsnätverk.
Viktiga tillväxtdrivare
Ökande fall av sjukvårdsbedrägerier
Fall av sjukvårdsbedrägerier ökade över försäkrings- och leverantörsnätverk, vilket tvingade organisationer att anta avancerade analysverktyg. Betalare sökte snabbare sätt att upptäcka onormalt anspråksbeteende och minska ekonomiska förluster kopplade till falsk fakturering och identitetsmissbruk. Antagandet ökade när tillsynsmyndigheter skärpte revisionsregler och främjade starkare övervakningssystem. Dessa förhållanden positionerade bedrägerianalys som ett kärnkrav för både privata och offentliga sjukvårdsprogram.
- Till exempel behandlade CVS Caremark cirka 2,3 miljarder apoteksanspråk för ungefär 108 miljoner medlemmar 2023, vilket belyser omfattningen av anspråk som utsätts för missbruksrisk.
Övergång till digitala journaler
Den växande användningen av elektroniska journaler skapade stora datamängder som stödde starkare bedrägeridetektion. Sjukvårdsleverantörer utnyttjade analys för att upptäcka felaktig patientinformation, felaktig kodning och dubbla anspråksinlämningar. Migrationen till digitala plattformar möjliggjorde realtidsövervakning och minskade manuella granskningsförseningar. Denna övergång förbättrade transparensen, stärkte efterlevnaden och påskyndade efterfrågan på automatiserade bedrägerianalysverktyg över sjukhus och försäkringsbolag.
- Till exempel hanterar Epic elektroniska journaler för över 325 miljoner patienter och stöder massiv datautbyte över sjukhus och kliniker genom sitt interoperabilitetsnätverk.
Utvidgning av AI och maskininlärning
AI och maskininlärningsmodeller förbättrade noggrannheten i bedrägeridetektion genom att identifiera dolda faktureringsmönster som traditionella system ofta missade. Sjukvårdsförsäkringsbolag antog ML-baserade poängsystem för att flagga högriskanspråk och minska betalningsfel. Automatiserade beslutsmodeller hjälpte till att förkorta utredningstiden och stödja proaktiv bedrägeriförebyggande. Dessa kapaciteter gjorde AI-drivna analyser till en stor tillväxtkatalysator på marknaden.
Viktiga trender och möjligheter
Tillväxt av molnbaserad analys
Molnplattformar fick starkt fäste när betalare och leverantörer övergick från äldre system till skalbara verktyg för bedrägeridetektion. Molndistribution minskade installationskostnaderna och möjliggjorde snabbare integration med kravplattformar. Realtidsinstrumentpaneler stödde bättre riskklassificering och datadelning bland intressenter. Denna trend öppnade stora möjligheter för leverantörer som erbjuder säkra, flexibla och AI-integrerade molnanalyslösningar.
- Till exempel används Salesforce Health Cloud aktivt av hundratals hälso- och livsvetenskapsorganisationer världen över—över 630 kunder totalt—som stödjer molnbaserad patientengagemang, vårdkoordinering och dataanalys.
Ökat fokus på betalningsintegritet
Hälso- och sjukvårdsleverantörer lade starkare fokus på betalningsnoggrannhet på grund av ökande ersättningstryck. Analysverktyg som validerade kravinsändningar, verifierade kodningsnoggrannhet och övervakade leverantörsbeteende såg snabb adoption. Betalare använde integrerade plattformar för att minska slösaktiga utgifter och säkerställa efterlevnad av ersättningsriktlinjer. Denna trend skapade nya möjligheter för leverantörer som erbjuder enhetlig betalningsintegritet och bedrägeriförebyggande teknik.
- Till exempel kan Cotivitis betalningsnoggrannhetssvit minska granskningscykler för krav från över 90 dagar till färre än fem dagar för hälsoplaner.
Växande användning inom apoteksbedrägeridetektion
Ökat missbruk av läkemedelskrav och stigande receptkostnader ökade efterfrågan på analys inom apoteksfaktureringstillsyn. System utformade för att upptäcka ovanliga påfyllningsmönster, missbruk av kontrollerade substanser och falska apoteksinsändningar fick djupare användning. Hälsoplaner såg apoteksbedrägerianalys som ett högt värdeverktyg för att minska förluster och hantera formulärkostnader. Denna förändring gav en växande möjlighet för specialiserade analysleverantörer.
Viktiga utmaningar
Oro för datasekretess och säkerhet
Hälso- och sjukvårdsdata förblir mycket känsliga, och bedrägerianalysplattformar kräver tillgång till stora datamängder för effektiv prestanda. Detta skapar oro relaterad till datadelning, nätverksövergripande åtkomst och efterlevnad av sekretesslagar. Leverantörer och försäkringsgivare måste balansera stark analysadoption med strikt skydd av patientjournaler. Dessa begränsningar bromsar distributionen och ökar behovet av säker, efterlevnadskompatibel infrastruktur.
Komplexiteten i att integrera flera datakällor
Hälso- och sjukvårdsnätverk opererar med olika system, kodningsstandarder och kravformat, vilket gör dataintegration svårt. Bedrägerianalysverktyg behöver konsekventa och högkvalitativa indata för att leverera noggrann detektion. Sammanfogning av dataset från sjukhus, försäkringsgivare, apotek och tredjepartsadministratörer kan skapa tekniska utmaningar. Denna komplexitet fördröjer implementeringen och ökar driftskostnaderna för hälso- och sjukvårdsorganisationer som antar analysplattformar.
Regional analys
Nordamerika
Nordamerika hade den största andelen av marknaden för hälso- och sjukvårdsbedrägerianalys 2024 med cirka 46%. Stark adoption kom från strikt regulatorisk tillsyn, avancerade försäkringssystem och hög digital integration över sjukhus och betalare. USA ledde tillväxten på grund av ökande fall av bedrägliga krav och snabb användning av AI-baserade detektionsverktyg av stora försäkringsgivare. Kanada utökade också sin analysadoption när hälsoorgan stärkte granskningsprocesserna. Efterfrågan ökade när hälso- och sjukvårdsnätverk fokuserade på att minska slösaktiga utgifter och förbättra betalningsintegritet. Omfattande distribution av molnanalys stödde ytterligare regionens starka position.
Europa
Europa stod för nästan 28% av marknadsandelen för Healthcare Fraud Analytics Market år 2024. Tillväxten accelererade när nationella hälsosystem antog prediktiv analys för att identifiera felaktig fakturering och kodningsfel. Länder som Tyskland, Storbritannien och Frankrike stärkte ramverken för bedrägeriförebyggande och uppmuntrade digital övervakning inom försäkringsorgan. Regionen såg ett ökande intresse för molnbaserade lösningar när organisationer sökte flexibla plattformar med starka efterlevnadsfunktioner. Ökade gränsöverskridande hälsoaktiviteter drev också försäkringsbolag att investera i bättre verktyg för bedrägeriupptäckt. Dessa faktorer stödde konsekvent antagande över offentliga och privata hälsonätverk.
Asien och Stillahavsområdet
Asien och Stillahavsområdet fångade cirka 17% av marknadsandelen för Healthcare Fraud Analytics Market år 2024 och visade hög tillväxtpotential. Utökad sjukförsäkringstäckning och snabb digitalisering i länder som Kina, Indien och Japan ökade antagandet. Regeringar investerade i avancerad analys för att hantera ökande anspråksvolymer och minska bedrägerirelaterade förluster. Sjukhus och försäkringsbolag använde AI-aktiverade plattformar för att upptäcka ovanliga faktureringsbeteenden och stärka efterlevnaden. Ökad molnanvändning förbättrade tillgången till skalbara system för bedrägeriupptäckt. Växande privat sjukvårdsutgifter och ökad medvetenhet om bedrägeri stödde ytterligare regionens uppåtgående trend.
Latinamerika
Latinamerika hade cirka 6% av marknadsandelen för Healthcare Fraud Analytics Market år 2024. Tillväxten stöddes av ökande bedrägliga anspråksaktiviteter och behovet av starkare tillsyn i offentliga försäkringsprogram. Länder som Brasilien och Mexiko antog digitala plattformar för bedrägerikontroll för att förbättra revisionsprestanda och minska ekonomiska förluster. Regionen såg en ökande användning av molnbaserad analys när organisationer sökte kostnadseffektiva verktyg för upptäckt. Begränsad digital infrastruktur i vissa nationer bromsade framstegen, men expanderande försäkringsmarknader skapade stadig efterfrågan på analysdriven bedrägeriförebyggande.
Mellanöstern och Afrika
Mellanöstern och Afrika stod för nästan 3% av marknadsandelen för Healthcare Fraud Analytics Market år 2024. Antagandet ökade när hälsosystem moderniserades och försäkringsbolag införde digitala plattformer för anspråksbehandling. Regeringar i Gulfregionen investerade i analys för att stärka regulatorisk efterlevnad och upptäcka felaktig fakturering. Afrika visade gradvis framsteg med expanderande sjukförsäkringsprogram och ökande digitala hälsosatsningar. Marknadstillväxten förblev måttlig på grund av ojämn teknologiinfrastruktur, men ökad medvetenhet om bedrägeri och slöseri uppmuntrade fler organisationer att anta analytiska verktyg för starkare betalningsintegritet.
Marknadssegmenteringar:
Efter lösningstyp
- Deskriptiv analys
- Preskriptiv analys
- Prediktiv analys
Efter implementeringsläge
- Lokalt installerad
- Molnbaserad
Efter tillämpning
- Försäkringsanspråksgranskning
- Efterbetalningsgranskning
- Förbetalningsgranskning
- Apoteksfaktureringsproblem
- Betalningsintegritet
- Andra tillämpningar
Efter geografi
- Nordamerika
- Europa
- Tyskland
- Frankrike
- Storbritannien
- Italien
- Spanien
- Resten av Europa
- Asien och Stillahavsområdet
- Kina
- Japan
- Indien
- Sydkorea
- Sydostasien
- Resten av Asien och Stillahavsområdet
- Latinamerika
- Brasilien
- Argentina
- Resten av Latinamerika
- Mellanöstern & Afrika
- GCC-länder
- Sydafrika
- Resten av Mellanöstern och Afrika
Konkurrenslandskap
Marknaden för Healthcare Fraud Analytics innehåller stora aktörer som Conduent, Inc, SAS Institute, Inc, Kyndryl, Optum, Inc, Wipro Limited, Cotiviti, Inc, EXL Service Holdings, Inc, HCL Technologies Limited, IBM och DXC Technology. Konkurrenslandskapet återspeglar starka investeringar i AI, maskininlärning och molnbaserade analysplattformar utformade för att förbättra realtidsbedrägeridetektion och minska läckage relaterade till krav. Leverantörer fokuserar på att utveckla integrerade lösningar som stöder betalningsintegritet, automatiserad kravgranskning och riskbedömning. Partnerskap med försäkringsbolag, statliga hälsoorgan och stora sjukhusnätverk hjälper till att utöka marknadsräckvidden och stärka produktadoptionen. Många företag förbättrar sina erbjudanden genom avancerade dataintegreringsmöjligheter, prediktiv modellering och säker molninfrastruktur för att uppfylla regulatoriska krav. Den ökande efterfrågan på skalbara och automatiserade bedrägeridetektionsplattformar fortsätter att intensifiera konkurrensen, vilket uppmuntrar aktörer att differentiera sig genom snabbare bearbetning, högre detektionsnoggrannhet och förbättrad interoperabilitet med befintliga hälso-IT-system.
Shape Your Report to Specific Countries or Regions & Enjoy 30% Off!
Nyckelaktörsanalys
Senaste utvecklingen
- År 2025 visade Cotiviti, Inc. upp sin avancerade lösning, 360 Pattern Review™, på National Health Care Anti-Fraud Association (NHCAA) Annual Training Conference.
- År 2025 meddelade DXC Technology att de hade blivit utsedda till den prestigefyllda listan Forbes America’s Best Management Consulting Firms 2025 för tredje året i rad.
- År 2023 meddelade Kyndryl att de har implementerat en nästa generations analys för försäkringsbedrägerier med en omfattande teknologilösning för ClaimSearch Israel Ltd.
Rapporttäckning
Forskningsrapporten erbjuder en djupgående analys baserad på Lösningstyp, Implementeringsläge, Applikation och Geografi. Den beskriver ledande marknadsaktörer och ger en översikt över deras verksamhet, produktsortiment, investeringar, intäktsströmmar och nyckelapplikationer. Dessutom innehåller rapporten insikter om den konkurrensutsatta miljön, SWOT-analys, aktuella marknadstrender samt de främsta drivkrafterna och begränsningarna. Vidare diskuteras olika faktorer som har drivit marknadsexpansionen de senaste åren. Rapporten utforskar också marknadsdynamik, regulatoriska scenarier och teknologiska framsteg som formar industrin. Den bedömer påverkan av externa faktorer och globala ekonomiska förändringar på marknadstillväxten. Slutligen ger den strategiska rekommendationer för nya aktörer och etablerade företag för att navigera i marknadens komplexitet.
Framtidsutsikter
- Antagandet av AI-drivna bedrägeridetektionsmodeller kommer att öka bland försäkringsbolag och sjukhus.
- Molnbaserade analysplattformar kommer att expandera när organisationer övergår från äldre system.
- Övervakning av anspråk i realtid kommer att bli standard för att minska betalningsförseningar och bedrägeriförluster.
- Prediktiv analys kommer att få djupare användning för att identifiera högriskmönster tidigare i anspråkscykeln.
- Verktyg för att upptäcka apoteksbedrägerier kommer att öka på grund av ökat missbruk av läkemedelsfakturering.
- Integration av analys med elektroniska patientjournaler kommer att förbättra datanoggrannhet och insiktskvalitet.
- Betalintegritetsplattformar kommer att slås samman med bedrägeridetektionssystem för enhetlig övervakning.
- Regulatoriskt tryck kommer att intensifieras, vilket tvingar leverantörer att investera i avancerade bedrägeriförebyggande verktyg.
- Automatisering baserad på maskininlärning kommer att minska arbetsbelastningen för manuell granskning för betalare.
- Expansionen av digitala hälsoekosystem kommer att skapa större datamängder som förbättrar noggrannheten i bedrägeridetektion.




